Comunicati stampa
21 aprile 2026
Endometriosi: fino a 10 anni per una diagnosi e Regioni in ordine sparso sull’assistenza. Report GIMBE: assicurare alle donne lo stesso diritto alla salute su tutto il territorio nazionale
L’endometriosi è una patologia cronica spesso invalidante che colpisce circa il 10% delle donne in età riproduttiva a livello globale, con rilevanti conseguenze su qualità della vita, fertilità e partecipazione sociale. Tuttavia, in Italia la malattia è ampiamente sotto-diagnosticata e caratterizzata da forti diseguaglianze regionali nell’organizzazione dei servizi sanitari.
È quanto emerge dal nuovo report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali”, che analizza le evidenze scientifiche disponibili e l’assetto organizzativo nelle Regioni e Province autonome. Il report è stato realizzato con il contributo non condizionante di Gedeon Richter Italia.
«L’endometriosi rappresenta un problema di salute pubblica ancora sottostimato – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – perché la diagnosi arriva spesso dopo anni di sofferenza e l’assistenza resta profondamente disomogenea sul territorio nazionale».
L’endometriosi è stata inclusa tra le patologie croniche nel nuovo Piano Nazionale della Cronicità (PNC) 2024-2025, approvato in Conferenza Stato-Regioni. «Si tratta di un riconoscimento importante – osserva Cartabellotta – che consente di inquadrare l’endometriosi nelle strategie nazionali per la gestione delle cronicità. Ma senza un recepimento pieno e uniforme da parte delle Regioni, il rischio è che resti un passaggio formale, privo di ricadute concrete per le pazienti».
EPIDEMIOLOGIA E RITARDI DIAGNOSTICI. Secondo le stime epidemiologiche internazionali, l’endometriosi interessa circa il 10% delle donne in età riproduttiva. In Italia, le analisi basate sui dati ospedalieri indicano un’incidenza di 0,76 casi per 1.000 donne tra 15 e 50 anni nel triennio 2021-2023, pari a circa 9.300 nuovi casi l’anno. Si tratta tuttavia di una sottostima rilevante, perché i dati si basano prevalentemente sui casi ospedalizzati, ovvero le forme più gravi.
Un ulteriore nodo critico è rappresentato dal ritardo diagnostico, stimato in Italia tra 7 e 10 anni dall’esordio dei sintomi, a causa della variabilità clinica, dell’assenza di test diagnostici specifici e delle difficoltà di accesso a valutazioni specialistiche. «Un ritardo di tale entità – sottolinea Cartabellotta – significa anni di dolore, peggioramento della qualità di vita e aumento del rischio di complicanze. Ridurlo deve diventare una priorità del Servizio Sanitario Nazionale».
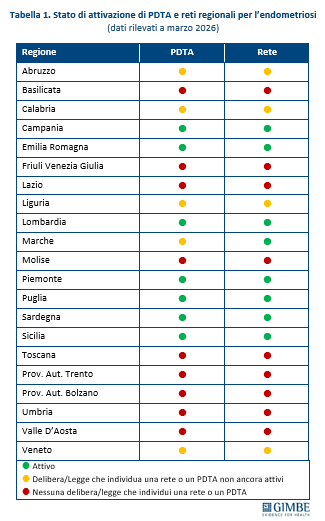
DISUGUAGLIANZE REGIONALI NELL’ASSISTENZA. Permangono marcate differenze tra le Regioni nell’organizzazione dell’assistenza: approvazione formale di Percorsi Diagnostico-Terapeutici Assistenziali (PDTA) e di reti cliniche regionali, distribuzione non omogenea di centri specialistici di riferimento e modalità di accesso alle prestazioni in esenzione. In particolare, la rilevazione aggiornata a marzo 2026 conferma un quadro frammentato: solo alcune Regioni – tra cui Campania, Emilia-Romagna, Lombardia, Piemonte, Puglia, Sardegna e Sicilia – dispongono sia di PDTA sia di reti cliniche attive, mentre in molte altre risultano parziali o assenti (tabella 1). Negli ultimi anni diverse Regioni hanno approvato leggi o provvedimenti specifici sull’endometriosi, tra cui Sicilia, Lombardia, Piemonte, Emilia-Romagna, Puglia, Sardegna, Veneto e Valle d’Aosta. Tuttavia, tali iniziative non sempre si traducono in un miglioramento concreto dell’accesso alle cure. «Il quadro resta molto eterogeneo – spiega Cartabellotta – con Regioni che hanno sviluppato reti cliniche e percorsi strutturati e altre dove l’organizzazione dell’assistenza è ancora frammentaria».
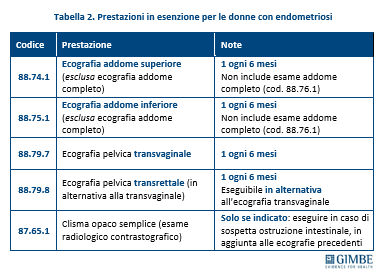
ESENZIONI E ACCESSO ALLE PRESTAZIONI. L’endometriosi negli stadi III e IV, quelli più avanzati, è stata inserita tra le malattie croniche esenti con il DPCM sui LEA del 2017. Tuttavia, l’effettiva operatività dell’esenzione è stata possibile solo dal 30 dicembre 2024, dopo l’aggiornamento del nomenclatore tariffario della specialistica ambulatoriale. Le prestazioni garantite comprendono principalmente visite di controllo ed esami diagnostici mirati, ma non coprono le forme meno gravi della malattia (stadi I e II). Peraltro, si tratta di diritti non ancora pienamente esigibili: il 22 settembre 2025 il TAR del Lazio ha infatti dichiarato illegittimo il decreto ministeriale sulle tariffe. Per evitare un vuoto normativo, gli effetti dell’annullamento sono stati differiti di 365 giorni, ma permane il rischio concreto di una revisione dell’intero impianto, con possibili ricadute negative sulle tutele per le pazienti. L’elenco delle prestazioni diagnostiche in esenzione evidenzia un perimetro limitato solo alle fasi avanzate di malattia: sono incluse indagini ecografiche semestrali e ulteriori accertamenti, come il clisma opaco, in presenza di specifiche indicazioni cliniche (tabella 2). «Si tratta di un pacchetto di prestazioni diagnostiche – osserva Cartabellotta – che esclude le fasi precoci della malattia, non copre la complessità clinica dell’endometriosi e lascia in parte scoperta la gestione del dolore».
Solo alcune Regioni hanno ampliato l’offerta con risorse proprie: estensione dell’esenzione per le forme lievi e supporto psicologico gratuito in Valle d’Aosta; copertura di alcuni farmaci ormonali in Emilia-Romagna; crioconservazione ovocitaria gratuita in condizioni selezionate in Toscana; misure di facilitazione per l’accesso ai farmaci in Sicilia. «Nel complesso – osserva Cartabellotta – emerge una tutela “a geometria variabile”: il riconoscimento formale dell’esenzione non garantisce un accesso reale e uniforme alle prestazioni».
LE PRIORITÀ PER RIDURRE LE DISEGUAGLIANZE. Per migliorare la presa in carico dell’endometriosi è necessario sviluppare reti cliniche regionali strutturate, rendere operativi i PDTA, rafforzare l’integrazione tra assistenza territoriale e ospedaliera, garantire un accesso uniforme alle prestazioni esenti e ridurre il ritardo diagnostico.
«I dati – spiega Maria Giovanna Labbate, Amministratrice Delegata di Gedeon Richter Italia – evidenziano l’urgenza di passare dalle dichiarazioni di intenti a modelli operativi concreti. Come azienda da anni impegnata nella salute della donna, sappiamo che la disomogeneità territoriale non è solo un problema organizzativo, ma una disuguaglianza che si misura in anni di diagnosi mancate e qualità di vita compromessa. Per questo crediamo in un approccio integrato, in cui clinici, istituzioni e associazioni di pazienti collaborino lungo tutto il percorso di diagnosi e di cura. Investire sull'endometriosi significa investire sulla salute pubblica e noi siamo pronti a fare la nostra parte».
«L’endometriosi – conclude Cartabellotta – richiede modelli organizzativi multidisciplinari e percorsi assistenziali omogenei su tutto il Paese. Garantire diagnosi tempestive e cure appropriate non è solo un obiettivo clinico, ma un diritto da assicurare alle donne in modo uniforme su tutto il territorio nazionale. Alla vigilia della Giornata Nazionale della Salute della Donna, questo deve tradursi in una priorità concreta, non solo in un impegno simbolico».
Il report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali” è disponibile a: www.gimbe.org/endometriosi
Download comunicato
14 aprile 2026
Riforma del Servizio Sanitario Nazionale: DdL delega senza risorse, con numerose criticità, apre spazi al privato e rischia di aumentare le diseguaglianze. In audizione al Senato la Fondazione GIMBE chiede il ritiro del testo e un ampio confronto sulla riforma
«Il DdL sulla riforma del Servizio Sanitario Nazionale (SSN) prevede una delega troppo ampia e, senza mettere sul piatto risorse aggiuntive, ambisce a potenziare sia l’ospedale che il territorio, senza alcun cenno alla prevenzione. Non rafforza l’esigibilità dei diritti e apre spazi alla sanità privata. Le numerose criticità e la clausola di invarianza finanziaria non permettono di migliorare il testo senza modificarne profondamente l’impianto. Se l’obiettivo dichiarato è davvero “garantire effettività nella tutela della salute”, la Fondazione GIMBE chiede di ritirare il DdL delega e di aprire un confronto ampio su come riformare il SSN, nel perimetro dell’articolo 32 della Costituzione e dei princìpi fondanti della L. 833/78: universalità, uguaglianza, equità».
È questo il messaggio chiave portato dal Presidente della Fondazione GIMBE, Nino Cartabellotta, nel corso dell’audizione odierna presso la 10a Commissione del Senato nell’ambito dell’esame del Disegno di Legge delega n. 1825 sulla riorganizzazione e il potenziamento dell’assistenza territoriale e ospedaliera e sulla revisione del modello organizzativo del SSN.
«Il DdL delega sul potenziamento e la riorganizzazione del SSN – ha esordito Cartabellotta – conferma la consapevolezza politica sulla necessità di attuare riforme strutturali per un SSN che oggi non è più in grado di tutelare la salute delle persone in modo universale ed equo». Il provvedimento punta infatti “a garantire l’effettività nella tutela della salute”, nel quadro delle esigenze di ammodernamento del SSN, e propone di rivedere alcuni elementi strategici: centralità della persona, prossimità nell’accesso alle cure, sicurezza e qualità delle prestazioni erogate. «Tuttavia, dall’analisi del testo e della relazione tecnica – ha evidenziato Cartabellotta – emergono numerose criticità che non solo compromettono la possibilità di raggiungere gli obiettivi dichiarati, ma rischiano di generare effetti negativi sull’equità nell’accesso alle cure e sbilanciano i rapporti tra ospedale e territorio e tra pubblico e privato».
CRITICITÀ FORMALI. La delega ha un perimetro troppo ampio: princìpi e criteri direttivi non sono sufficientemente determinati e molti oggetti restano generici o indefiniti. «Questo impianto – ha continuato il Presidente – rispetto ai vincoli costituzionali (art. 76) rischia di tradursi in una vera e propria “delega in bianco”. Mancano inoltre sia una cornice strategica, sia una relazione tecnica che ricostruisca in modo puntuale le criticità del SSN e il razionale delle misure proposte».
CRITICITÀ POLITICHE. «A fronte di una riforma così ampia e ambiziosa e con un impatto enorme sui servizi sanitari regionali – ha spiegato Cartabellotta – il DdL, emanato con procedura d’urgenza il 13 gennaio 2026, non è stato sottoposto ad esame delle Regioni in sede consultiva. E il ruolo del Parlamento resta marginale: infatti, gli schemi dei decreti legislativi saranno trasmessi alle Commissioni parlamentari solo per un parere non vincolante, da esprimere in appena 30 giorni».
CRITICITÀ FINANZIARIE. Le risorse certe sono limitate ai € 30 milioni assegnati dall’ultima Manovra per la sperimentazione 2026 degli ospedali di terzo livello. «La riforma – ha ribadito il Presidente – introduce infatti una clausola di invarianza finanziaria che esclude nuovi o maggiori oneri per la finanza pubblica: una scelta che ne mina alla radice la credibilità, perché incompatibile con interventi ad alta intensità su personale e servizi». In dettaglio, secondo la relazione tecnica, le misure si distinguono in due categorie: con oneri non determinabili e senza maggiori oneri.
Misure con oneri non determinabili (n. 4). La relazione tecnica, per la complessità dei temi, rinvia la quantificazione degli oneri ai successivi decreti legislativi per ospedali di terzo livello (dal 2027), nuove reti assistenziali, qualità dell’assistenza per le persone non autosufficienti, standard per le cure palliative. «In sostanza – ha precisato Cartabellotta – per le misure più rilevanti la quantificazione degli oneri viene rinviata sine die, lasciando presumere che si tratti di obiettivi difficilmente raggiungibili». Infatti, la clausola di salvaguardia condiziona all’approvazione di nuovi finanziamenti proprio l’attuazione delle misure più importanti.
Misure senza maggiori oneri (n. 9). Sono ben nove le misure per cui la relazione tecnica non prevede oneri aggiuntivi: potenziare l’integrazione ospedale-territorio, identificare gli ospedali elettivi, aggiornare il dimensionamento delle unità operative complesse, promuovere l’appropriatezza dell’offerta ospedaliera, definire il ruolo delle buone pratiche clinico-assistenziali e organizzative, promuovere il ruolo della bioetica clinica, assicurare l’integrazione degli interventi socio-sanitari, aggiornare la disciplina dei servizi di salute mentale per adulti, neuropsichiatria dell’infanzia e dell’adolescenza, dipendenze patologiche, salute in carcere, riordinare la disciplina dei medici di medicina generale e dei pediatri di libera scelta. «Secondo la nostra analisi – ha commentato Cartabellotta – l’attuazione della maggior parte di queste misure richiede interventi organizzativi tutt’altro che neutri sul piano delle risorse e destinati a gravare sui già asfittici bilanci regionali».
CRITICITÀ TECNICHE. Rispetto al titolo, il testo si concentra esclusivamente sulla “riorganizzazione e potenziamento dell’assistenza territoriale e ospedaliera”, senza affrontare la “revisione del modello organizzativo”. Inoltre, tratta in modo asimmetrico ospedale e territorio, con un marcato sbilanciamento a favore del primo e senza alcun riferimento alla prevenzione. «È paradossale – ha commentato Cartabellotta – che una riforma del SSN, invece di restituire centralità all’assistenza territoriale e puntare sulla prevenzione, finisca per consolidare un modello ospedalo-centrico già fallimentare. Ai limiti del grottesco, poi, che il termine “prevenzione” non ricorra addirittura mai nel testo».
Assistenza territoriale. Il DdL interviene su criticità rilevanti e mai risolte: maggiore integrazione ospedale-territorio, qualità dell’assistenza sanitaria e socio-sanitaria per le persone non autosufficienti, migliore articolazione delle cure palliative, aggiornamento della disciplina dei servizi di salute mentale, riordino della disciplina dei medici di medicina generale e dei pediatri di libera scelta. «Tuttavia – ha rilevato il Presidente – su integrazione socio-sanitaria, non autosufficienza e cure palliative si resta fermi alle dichiarazioni di intenti, senza rendere realmente esigibili i diritti. Il riordino di MMG e PLS è vago e privo di leve strutturali per aumentare l’attrattività di queste figure chiave e integrarle nell’organizzazione dei servizi territoriali. Quanto alla salute mentale, resta incomprensibile come si possano migliorare qualità e appropriatezza in un ambito largamente sottofinanziato: aggiornare la disciplina senza risorse aggiuntive rischia di legittimare la mancata esigibilità dei LEA».
Assistenza ospedaliera. L’istituzione di ospedali di terzo livello, nonostante l’ampio spazio dedicato, lascia molti dubbi sui criteri di selezione e le relative procedure, oltre a sollevare seri interrogativi sul finanziamento di strutture che potrebbero ricadere sotto il controllo del Ministero della Salute, con inevitabile “invasione di campo” rispetto alle competenze esclusive delle Regioni. «È difficile comprendere – ha aggiunto Cartabellotta – la necessità di rafforzare poli ospedalieri già forti, inclusi privati ed enti religiosi, senza prevedere obblighi aggiuntivi di servizio pubblico, in termini di accesso, volumi di attività e presa in carico dei pazienti». Altrettanto nebulosa la proposta di individuare i c.d. “ospedali elettivi”, strutture senza pronto soccorso prevalentemente private convenzionate, da destinare a interventi programmati e trasferendo i pazienti in ospedali di livello superiore in caso di complicanze non gestibili. «La definizione incompleta degli standard degli ospedali elettivi e della loro integrazione con la rete dell’emergenza – ha spiegato il Presidente – rischia di trasformarli in strutture che selezionano i casi meno complessi, sottraendoli al pubblico e assegnandoli al privato, per aumentare il tasso di occupazione dei posti letto, indubbiamente sovradimensionati. Inoltre, il trasferimento di pazienti tra le strutture aumenta il rischio clinico e non è affatto privo di costi, come invece sostiene la relazione tecnica».
I RISCHI. Il Presidente ha richiamato i possibili “effetti collaterali” della riforma: dal rischio di “deleghe sospese” in assenza di nuove risorse, all’impatto sui bilanci regionali delle misure formalmente senza oneri, fino ai conflitti di competenze tra Governo e Regioni. Dal rafforzamento del modello ospedalo-centrico alla revisione al ribasso degli standard del DM 77, la riforma sull’assistenza territoriale prevista dal PNRR. Dal rischio di contenziosi per l’identificazione degli ospedali di terzo livello a quello di selezione opportunistica dei pazienti da trasferire agli ospedali elettivi. Dall’aumento delle diseguaglianze territoriali e sociali di accesso ai servizi all’incremento della mobilità sanitaria.
LA PROPOSTA GIMBE. Il DdL prevede una delega troppo ampia, è privo di risorse certe e incide profondamente sugli equilibri tra ospedale e territorio (a favore del primo) e tra pubblico e privato (a favore del secondo). Punta sul ridisegno di classificazioni, riorganizzazioni e standard, ma resta debole nel rendere esigibili diritti oggi negati. Ambisce a potenziare sia ospedale che territorio, escludendo la prevenzione, in presenza di una clausola di invarianza finanziaria e offre vari assist alla sanità privata. Infine, non introduce innovazioni di governance su finanziamento (es. budget per le reti clinico-assistenziali), valutazione delle performance dei servizi sanitari e meccanismi di rimborso, che dovrebbero evolvere dalle prestazioni ai percorsi assistenziali e agli esiti di salute.
«Considerato che il provvedimento presenta troppe criticità e potenziali “effetti collaterali” – ha concluso Cartabellotta – per emendarlo bisognerebbe modificarne l’impianto e disporre di risorse certe. Pertanto, se l’obiettivo è davvero quello di “garantire effettività nella tutela della salute”, la Fondazione GIMBE chiede di ritirare il DdL e di aprire un confronto ampio, partecipato e trasparente su come riformare il SSN, rimanendo nel perimetro dell’articolo 32 della Costituzione e dei princìpi fondanti della L. 833/78: universalità, uguaglianza, equità».
Download comunicato
31 marzo 2026
PNRR: riforma della sanità territoriale al palo. Case della Comunità: a regime solo 66 su 1.715. Ospedali di comunità: nessuno ha tutti i servizi attivi. Fascicolo Sanitario Elettronico: incompleto in tutte le Regioni e solo il 46% dei cittadini ha dato il consenso. A rischio obiettivi PNRR al prossimo 30 giugno
La riforma dell’assistenza territoriale, pilastro del PNRR Missione Salute per avvicinare la sanità ai cittadini, è ancora ben lontana dall’essere realmente operativa. Al 31 dicembre 2025 solo 66 Case della Comunità (3,9%) risultano pienamente funzionanti e solo 163 Ospedali di Comunità (27,4%) hanno attivato almeno un servizio, ma nessuno risulta pienamente funzionante. Sul fronte digitale, il Fascicolo Sanitario Elettronico (FSE) rimane ancora incompleto e poco utilizzato per il mancato consenso all’utilizzo dei dati, in particolare nel Mezzogiorno.
L’Osservatorio GIMBE sul Servizio Sanitario Nazionale (SSN) prosegue il monitoraggio indipendente sull’attuazione della Missione Salute del PNRR. «Abbiamo analizzato – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – i risultati raggiunti al 30 dicembre 2025 e le criticità che continuano a frenare la riforma dell’assistenza territoriale. L’obiettivo è duplice: fornire ai cittadini un quadro oggettivo, al riparo da letture strumentali, e lanciare un monito a Governo e Regioni sui potenziali rischi che gli inaccettabili ritardi accumulati avranno sulla rendicontazione finale del prossimo 30 giugno».
RIFORMA DELL’ASSISTENZA TERRITORIALE. A quattro anni dall’adozione del DM 77, la riforma dell’assistenza territoriale procede a rilento, con marcate diseguaglianze regionali, in particolare nell’attivazione e nella piena operatività di Case e Ospedali di Comunità. Lo confermano i dati elaborati dalla Fondazione GIMBE estratti dal report Agenas sul monitoraggio del DM 77, aggiornati al 31 dicembre 2025. «Il potenziamento dell’assistenza territoriale – afferma Cartabellotta – è la chiave per decongestionare ospedali e pronto soccorso e garantire una sanità di prossimità. Tuttavia, i dati ufficiali trasmessi dalle Regioni restituiscono un quadro preoccupante: fatta eccezione per le Centrali Operative Territoriali, a pochi mesi dalla scadenza del PNRR siamo molto lontani dal raggiungimento del target europeo. E il ritmo di attivazione di Case e Ospedali di comunità rimane troppo lento.
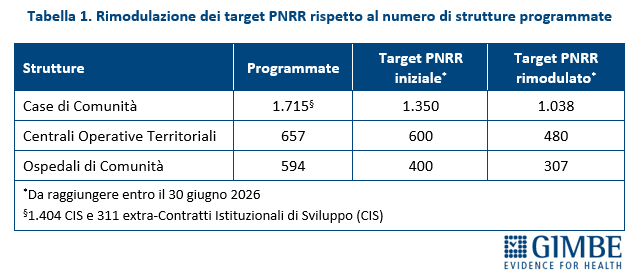
La riorganizzazione dell’assistenza territoriale definita dal DM 77 prevede la realizzazione di 1.715 Case della Comunità (CdC), 657 Centrali Operative Territoriali (COT) e 594 Ospedali di Comunità (OdC). Di queste strutture, le risorse del PNRR finanziavano inizialmente 1.350 CdC, 600 COT e 400 OdC. Nel novembre 2023 i target sono stati rivisti al ribasso: le CdC si sono ridotte a 1.038, le COT a 480 e gli OdC a 307 (Tabella 1). «In altri termini – afferma Cartabellotta – le risorse del PNRR coprono solo una parte delle strutture programmate per la piena attuazione della riforma dell’assistenza territoriale».
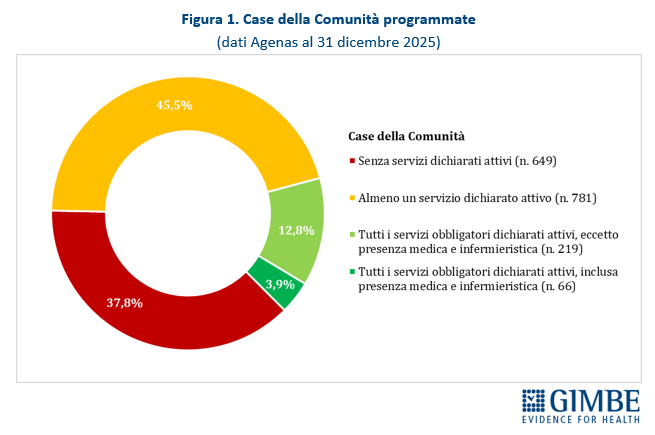
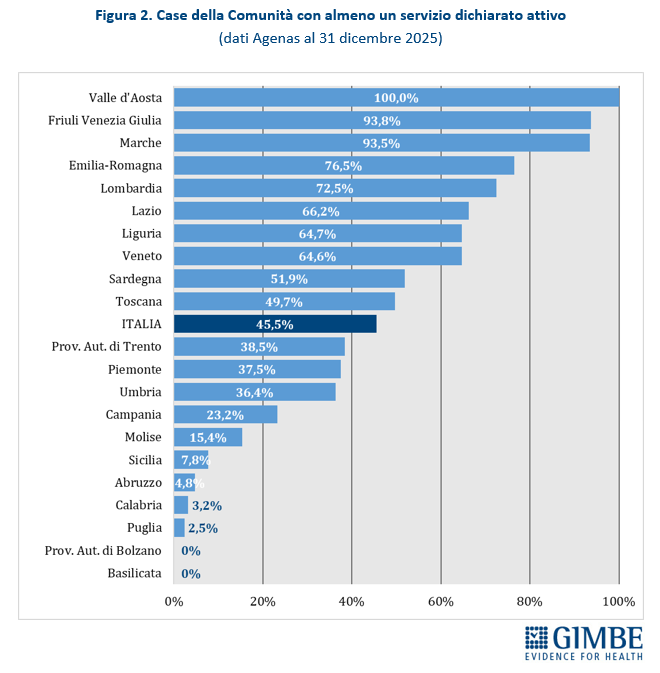
Case della Comunità. Al 31 dicembre 2025, su 1.715 CdC programmate, per 649 (37,8%) le Regioni non hanno dichiarato attivo alcun servizio previsto dal DM 77. «Per oltre un terzo delle strutture programmate – commenta il Presidente – non esiste alcun dato pubblico: né sulla loro reale esistenza, né sullo stato di avanzamento». Per 781 strutture (45,5%) risulta attivo almeno un servizio: di queste solo per 285 (16,7%) sono stati dichiarati attivi tutti i servizi obbligatori: presenza di équipe multi-professionali, punto unico di accesso, assistenza domiciliare, specialistica ambulatoriale, servizi infermieristici, sistema di prenotazione collegato al CUP, integrazione con i servizi sociali, partecipazione della comunità, oltre a servizi diagnostici di base, continuità assistenziale e punto prelievi solo nelle CdC principali (hub). «Considerata la rilevanza di ciascuno di questi servizi – chiosa Cartabellotta – la loro presenza parziale non solo indebolisce le funzioni delle Case della Comunità, ma rende le strutture poco attrattive per i cittadini che non trovano tutte le risposte adeguate ai bisogni assistenziali». Infine, delle 285 CdC con tutti i servizi obbligatori attivi, solo 66 (3,9%) risultano pienamente operative, grazie alla presenza di personale medico (H 24 7/7 giorni nelle CdC principali e almeno 12 ore/die per 6/7 giorni nelle secondarie) e infermieristico (almeno 12 ore/die per 7/7 giorni nelle CdC principali e per 6/7 giorni in quelle secondarie) (Figura 1, Tabella 2).
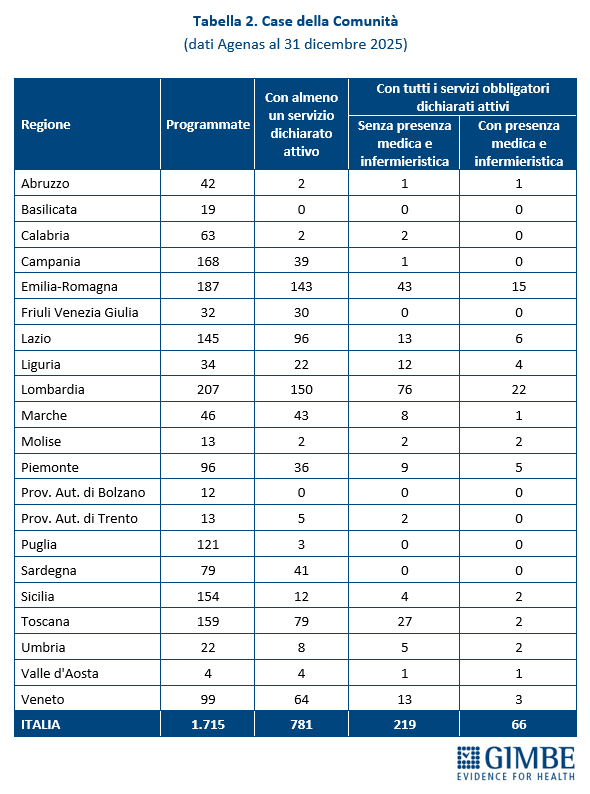
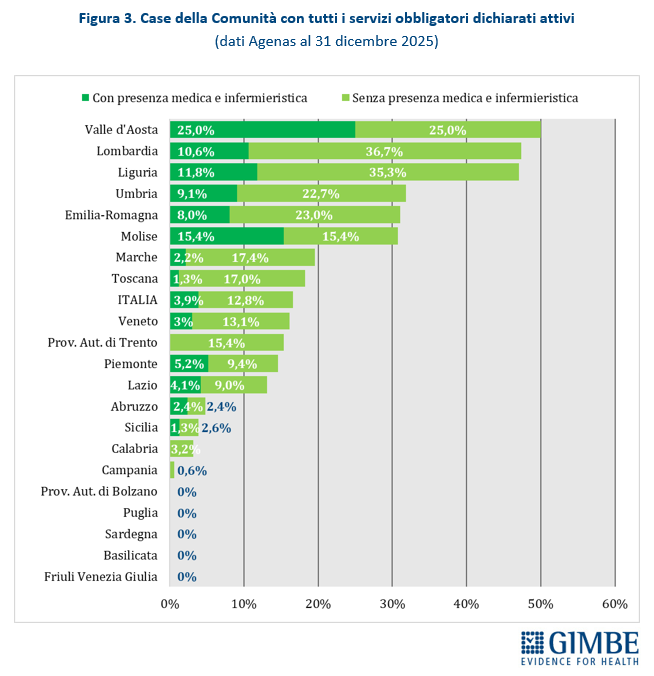
La media nazionale del 45,5% delle CdC con almeno un servizio dichiarato attivo è superata da 10 Regioni: dal 49,7% della Toscana al 100% della Valle d’Aosta. Le rimanenti 11 si collocano al di sotto del valore nazionale: dal 38,5% della Provincia autonoma di Trento sino alla Basilicata e alla Provincia autonoma di Bolzano, dove non risulta attiva alcuna CdC (Figura 2). Limitando l’analisi alle CdC con tutti i servizi dichiarati attivi, la media nazionale scende al 12,8% per quelle prive di personale medico e infermieristico e al 3,9% per quelle pienamente funzionanti, di cui oltre la metà si concentra in Lombardia (n. 22) ed Emilia Romagna (n. 15). Le differenze regionali non dipendono solo dal completamento delle strutture, ma soprattutto dalla disponibilità di personale: in tutte le Regioni, ad eccezione di Valle d’Aosta, Molise e Abruzzo, la quota di CdC pienamente operative è sempre inferiore rispetto a quelle con tutti i servizi attivi (Figura 3). «Anche dove tutti i servizi vengono dichiarati attivi – commenta il Presidente – le Case della Comunità restano, nei fatti, scatole vuote: senza personale sanitario non possono funzionare».
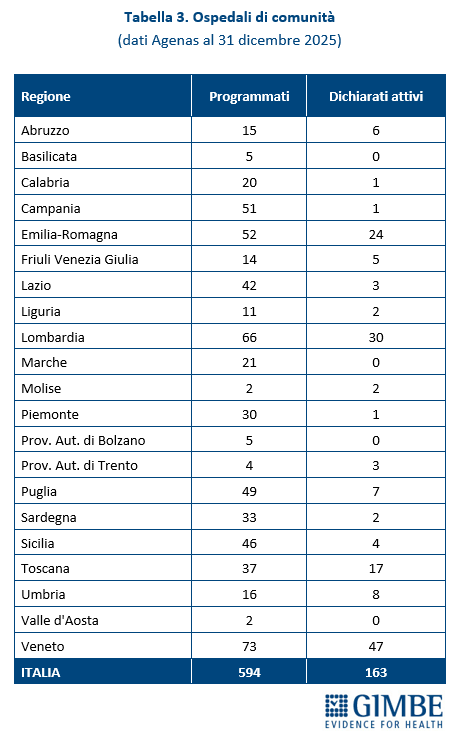
Ospedali di comunità. Al 31 dicembre 2025, dei 594 Ospedali di Comunità programmati, solo 163 (27,4%) risultano avere almeno un servizio attivo (Tabella 3), per un totale di oltre 2.900 posti letto. In valori assoluti, i numeri più alti si registrano in Veneto (n. 47), Lombardia (n. 30), Emilia-Romagna (n. 24) e Toscana (n. 17). Altre 13 Regioni hanno attivato almeno un OdC: dagli 8 dell’Umbria a 1 in Calabria, Campania e Piemonte. Quattro Regioni restano invece ferme a quota zero: Basilicata, Marche, Provincia autonoma di Bolzano e Valle d’Aosta. A fronte di una media nazionale del 27%, le differenze territoriali sono marcate: il Molise, con soli 2 OdC programmati, raggiunge il 100%, mentre all’estremo opposto quattro Regioni non ne hanno attivato alcuno; le altre si collocano in un intervallo molto ampio, dal 2% della Campania al 75% della Provincia autonoma di Trento (Figura 4). «Questi numeri – commenta Cartabellotta – certificano che sugli Ospedali di Comunità siamo ancora più indietro: non solo le strutture procedono a rilento, ma nessuna Regione è riuscita ad attivare tutti i servizi previsti dal DM 77. In queste condizioni, renderli “pienamente funzionanti” entro il 30 giugno appare una missione impossibile». Per essere pienamente operativi, gli OdC devono infatti garantire presenza medica per almeno 4,5 ore al giorno per 6 giorni su 7, assistenza infermieristica continuativa (H24 7/7 giorni), la figura del case manager, posti letto dedicati a pazienti con demenza o disturbi comportamentali e spazi per la riabilitazione motoria.
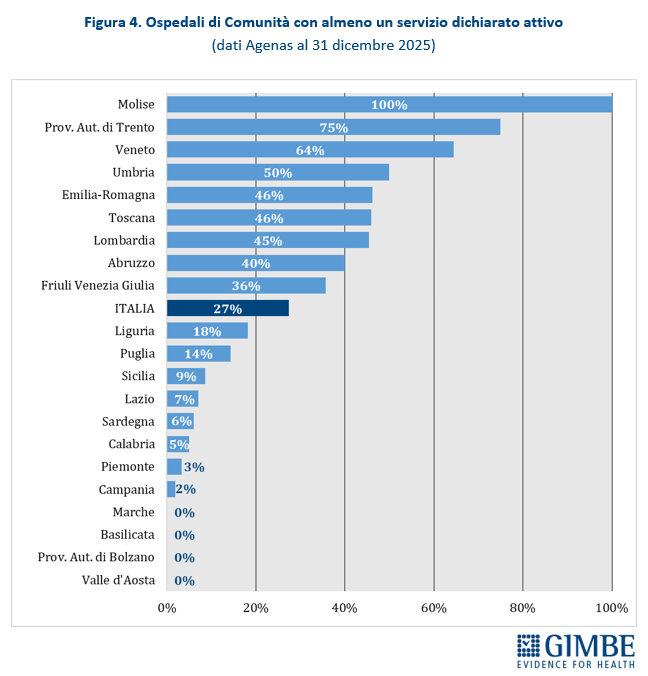
Centrali Operative Territoriali. Le COT, strutture chiave per coordinare la presa in carico dei pazienti e integrare l’assistenza sanitaria e sociosanitaria, risultano attivate in tutte le Regioni e il target europeo di 480 è già stato raggiunto. Al 31 dicembre 2025, su 657 COT programmate, 625 risultano pienamente funzionanti.
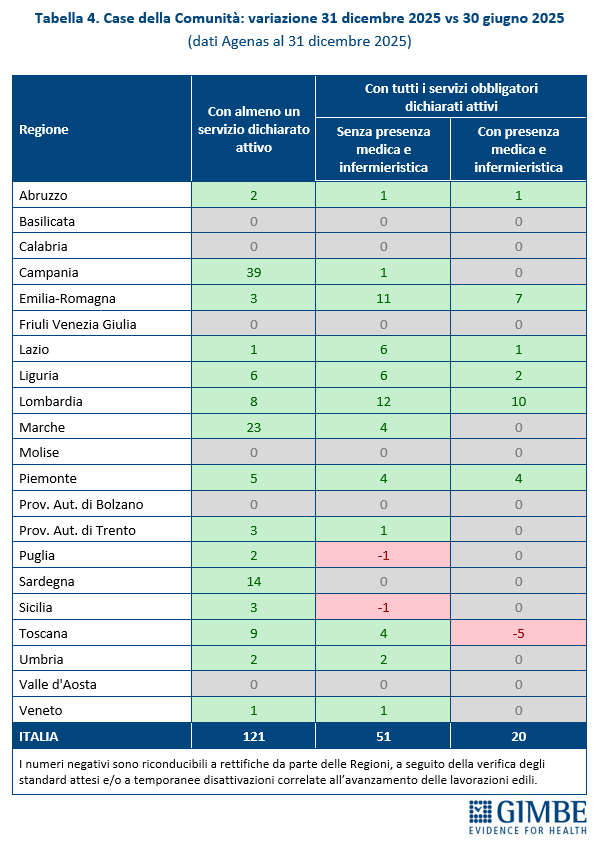
«Rispetto alla fotografia scattata da Agenas tre mesi fa – commenta il Presidente – è plausibile che il quadro sia migliorato. Tuttavia, l’attivazione di Case della Comunità e Ospedali di Comunità procede con una lentezza inaccettabile, a velocità diverse tra le Regioni e frenata dalla mancata attivazione di tutti i servizi e dalla carenza di personale. Infatti, tra giugno e dicembre 2025, a fronte di un incremento di 121 Case della Comunità con almeno un servizio attivo, quelle con tutti i servizi obbligatori dichiarati attivi sono 51 (42,2%) e quelle anche con presenza medica e infermieristica solo 20 (16,5%) (Tabella 4). Per gli Ospedali di Comunità, nello stesso periodo, l’incremento è stato ancora più contenuto: solo 10 strutture attivate, per un totale di 205 posti letto. A fronte di tali ritardi, nel question time al Senato del 29 settembre 2025 il ministro Tommaso Foti aveva fornito rassicurazioni sul raggiungimento dei target minimi previsti entro il 30 giugno 2026. Tuttavia, lo scorso 20 febbraio ha annunciato la convocazione di due cabine di regia con i Presidenti delle Regioni perché “il passo era ancora troppo lento”, ha proposto l'istituzione di un tavolo tecnico e ipotizzato il commissariamento delle Regioni inadempienti. Nel frattempo, è stato approvato il Disegno di Legge Delega sulla riorganizzazione e potenziamento dell’assistenza territoriale e ospedaliera, che prevede una revisione di modelli e standard del DM 77. «Auspichiamo – sottolinea Cartabellotta – che tale revisione non determini una revisione al ribasso degli standard solo al fine di rendere compatibile la riforma dell’assistenza territoriale con le difficoltà di attuazione».
FASCICOLO SANITARIO ELETTRONICO (FSE). Il FSE 2.0 è il pilastro della trasformazione digitale del SSN: il PNRR destina un investimento di € 1,38 miliardi per creare un ecosistema digitale interoperabile di dati sanitari su scala nazionale. «Proprio oggi, 31 marzo – spiega Cartabellotta – scade il termine per l’adeguamento delle strutture sanitarie pubbliche e private al modello standard di trasmissione dei dati per alimentare il FSE. Un passaggio cruciale, ma ancora incompleto e molto disomogeneo tra le Regioni: senza una interoperabilità reale, il FSE resta un’infrastruttura incapace di generare benefici concreti per l’assistenza sanitaria».
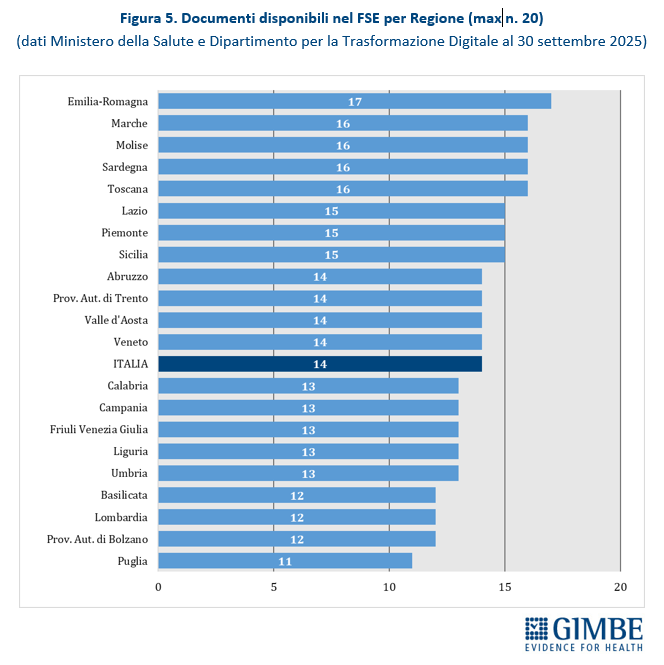
Completezza del FSE. Al 30 settembre 2025, secondo i dati del portale Fascicolo Sanitario Elettronico 2.0, nessuna Regione rende disponibili tutte le 20 tipologie di documenti previste dal DM 7 settembre 2023. Il livello di completezza varia dai 17 documenti dell’Emilia-Romagna agli 11 della Puglia (Figura 5).
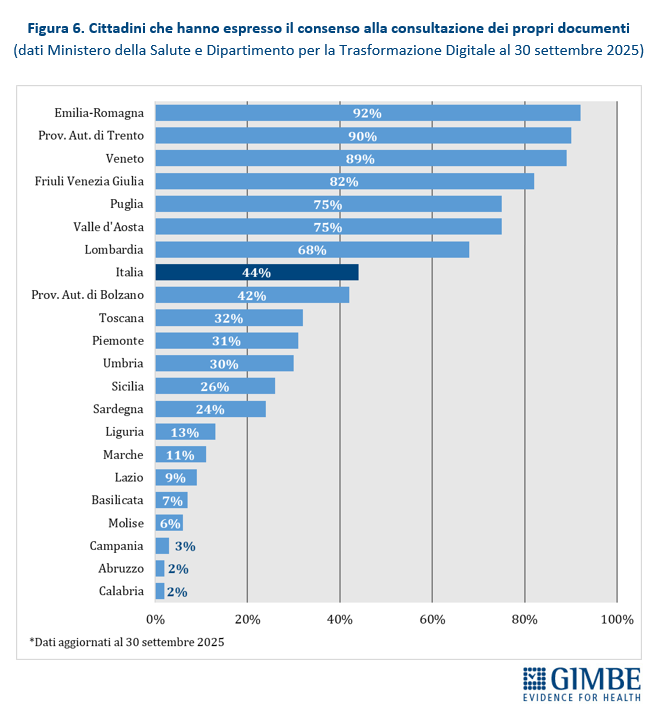
Consenso alla consultazione del FSE. Al 30 settembre 2025, solo il 44% dei cittadini ha espresso il consenso alla consultazione del FSE da parte di medici e operatori del SSN, con forti disomogeneità regionali: dal 2% in Abruzzo e Campania al 92% in Emilia-Romagna. Tra le Regioni del Mezzogiorno, solo la Puglia supera la media nazionale (44%), raggiungendo il 75% (Figura 6). «Se nemmeno la metà dei cittadini consente l’accesso al proprio FSE – avverte Cartabellotta – non siamo di fronte a un problema tecnico, ma a un fallimento culturale e organizzativo. Colmare divari così ampi richiede alla politica interventi immediati: nel Mezzogiorno pesano analfabetismo digitale, scarsa fiducia sulla sicurezza dei dati e una limitata percezione dell’utilità del FSE».
«A soli tre mesi dalla rendicontazione finale della Missione Salute del PNRR – conclude Cartabellotta – l’obiettivo di rendere Case e Ospedali di Comunità “pienamente funzionanti”, requisito indispensabile per raggiungere i target, resta ancora molto lontano, con avanzamenti lenti e inaccettabili diseguaglianze regionali. Pesano i ritardi strutturali, l’attivazione parziale dei servizi e la carenza di personale sanitario, in particolare infermieristico; per le Case della Comunità anche il ritardo nel coinvolgimento dei medici di famiglia, figura chiave dell’assistenza territoriale. Ecco perché, a tre mesi dalla scadenza Governo e Regioni, oltre ad accelerare, devono prendere seriamente atto dei rischi che accompagnano la rendicontazione finale del PNRR, che al momento non prevede alcuno slittamento temporale. Il primo rischio, da evitare ad ogni costo, è di non raggiungere i target europei e dover restituire il contributo a fondo perduto. Il secondo è centrare il target nazionale grazie ai risultati di alcune Regioni, senza ridurre le diseguaglianze regionali e territoriali, che rischiano anzi di ampliarsi. Il terzo, il più grave, è di completare l’incasso delle rate senza produrre benefici concreti per i cittadini, lasciando in eredità solo scatole vuote e una digitalizzazione frammentata e incompleta, a fronte di un indebitamento scaricato sulle generazioni future. E sprecando, di fatto, la più grande occasione per il SSN di costruire una sanità territoriale efficiente e accessibile per i cittadini».
Download comunicato
Pagina aggiornata il 03/02/2026





