Comunicati stampa
28 aprile 2026
Documento di Finanza Pubblica 2026: rapporto spesa sanitaria/pil congelato al 6,4% fino al 2029. Cresce il divario tra previsioni di spesa e fondo sanitario: nel triennio 2027-2029 mancano € 30 miliardi. A rischio bilanci regionali ed erogazione delle prestazioni sanitarie
«Le analisi sul Documento di Finanza Pubblica 2026 non rilevano alcuna inversione di tendenza della spesa sanitaria che rimane ferma al 6,4% del PIL fino al 2029; mentre si amplia progressivamente il divario con il finanziamento pubblico che per il triennio 2027-2029 raggiunge complessivamente € 30,6 miliardi. In assenza di consistenti, ma poco realistici, investimenti a partire dalla prossima Legge di Bilancio questo squilibrio non potrà che scaricarsi sui bilanci delle Regioni, costrette ad aumentare la pressione fiscale o a tagliare i servizi». Così Nino Cartabellotta, Presidente della Fondazione GIMBE, commenta i dati sulla spesa sanitaria contenuti nel Documento di Finanza Pubblica (DFP) 2026 approvato lo scorso 22 aprile dal Consiglio dei Ministri.
«Per offrire al dibattito pubblico dati oggettivi e sottrarre il tema a letture strumentali – spiega Cartabellotta – la Fondazione GIMBE ha condotto analisi indipendenti sul DFP 2026». Le analisi riguardano il consuntivo della spesa sanitaria 2025, le stime per il 2026 e per il triennio 2027-2029, oltre che la congruenza tra le previsioni di spesa e il finanziamento pubblico assegnato (Tabella 1).
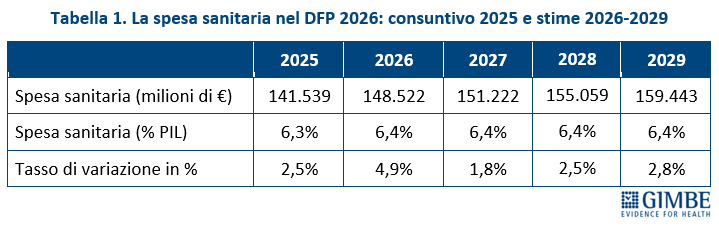
Consuntivo 2025. Per l’anno 2025 il DFP 2026 certifica un rapporto spesa sanitaria/PIL pari al 6,3%, invariato rispetto al 2024, confermando che in rapporto alla ricchezza prodotta dal Paese la spesa sanitaria rimane stabile. In valore assoluto, nel 2025 la spesa sanitaria ammonta a € 141.539 milioni, con una crescita del 2,5% rispetto ai € 138.335 milioni del 2024. «L’incremento di € 3.204 milioni tra il 2024 e il 2025 – osserva Cartabellotta – risulta nettamente inferiore alle previsioni dello scorso ottobre: infatti, il Documento Programmatico di Finanza Pubblica, aggiornando le previsioni del DFP 2025, stimava una spesa sanitaria di € 144.021 milioni, quasi € 2,5 miliardi in più rispetto a quella del consuntivo 2025. Un segnale evidente di quanto le previsioni sulla spesa sanitaria siano instabili e, soprattutto, avvengono sempre al ribasso».
Previsionale 2026. Per l’anno 2026, il DFP stima un rapporto spesa sanitaria/PIL al 6,4%, in lieve aumento rispetto al 6,3% del 2025. In valore assoluto, la spesa sanitaria prevista è di € 148.522 milioni, con un incremento di € 6.983 milioni (+4,9%) rispetto all’anno precedente. «Considerando che – chiosa Cartabellotta – l’ultima Manovra ha fissato per il 2026 il fondo sanitario nazionale a € 143,1 miliardi, la previsione di spesa sanitaria non è realistica senza aumentare i disavanzi regionali. Ovvero, come per il consuntivo 2025, è verosimile che tale previsione sarà successivamente rivista al ribasso»
Stime 2027-2029. Il rapporto spesa sanitaria/PIL resta congelato al 6,4%. In valore assoluto, la previsione di spesa sanitaria sale a € 151.222 milioni nel 2027 (+1,8% rispetto al 2026), a € 155.059 milioni nel 2028 (+2,5% rispetto al 2028) e a € 159.443 milioni nel 2029 (+2,8% rispetto al 2028). «Dietro l’apparente stabilità nella quota di PIL destinata alla spesa sanitaria – commenta il Presidente – si nasconde un quadro fragile e facilmente esposto a revisioni al ribasso, sia per la stagnazione economica che per le incertezze geopolitiche. Ma soprattutto, non si intravede alcuna inversione di tendenza nelle politiche allocative del Paese, che prevedono di destinare alla sanità un incremento percentuale inferiore alla crescita del PIL. Una scelta politica precisa, non una fatalità». Infatti, per il triennio 2027-2029, a fronte di una crescita media annua del PIL nominale del 2,6%, il DFP 2026 stima un incremento medio annuo della spesa sanitaria del 2,37%.
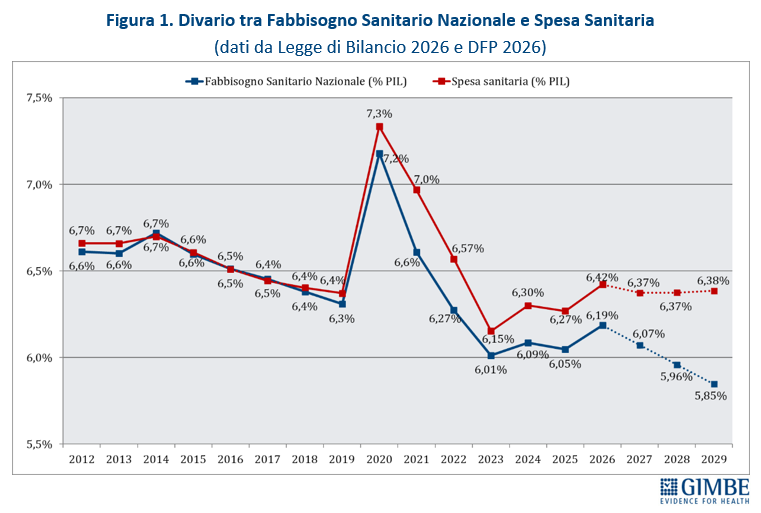
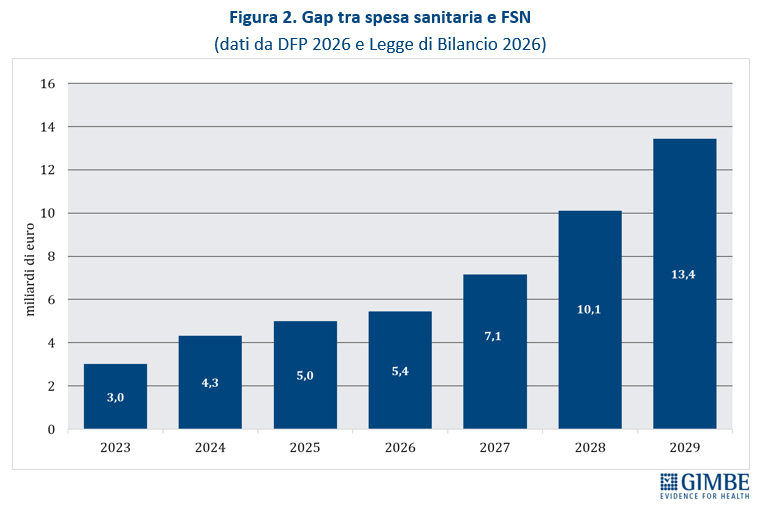
Gap tra previsioni di spesa sanitaria e fondo sanitario nazionale. Se da un lato le stime del DFP 2026 delineano la stabilità del rapporto spesa sanitaria/PIL, dall’altro nascondono una grave insidia per le Regioni. Infatti, il divario crescente tra le previsioni di spesa del DFP 2026 e le risorse allocate dall’ultima Manovra si traduce in una tensione finanziaria sempre più evidente per i bilanci regionali (Figura 1). Il gap tra FSN e spesa sanitaria, pari a circa € 3 miliardi nel 2023, è salito a € 4,3 miliardi nel 2024, anno in cui la Corte dei Conti ha già certificato un disavanzo delle Regioni superiore a € 1,5 miliardi. E la forbice è destinata ad ampliarsi ulteriormente: € 7,1 miliardi nel 2027, € 10,1 miliardi nel 2028 e € 13,4 miliardi nel 2029 (Figura 2), configurando, ad oggi, un definanziamento strutturale del SSN sempre più marcato. Complessivamente, infatti, nel triennio 2027-2029 il divario tra previsioni di spesa sanitaria per erogare i livelli essenziali di assistenza e risorse disponibili ammonta a € 30,6 miliardi. «In assenza di consistenti, ma poco realistici, investimenti a partire dalla prossima Legge di Bilancio – commenta il Presidente – questo scarto non è solo un dato tecnico, ma una bomba a orologeria per i bilanci delle Regioni che senza risorse aggiuntive avranno solo due strumenti per evitare i Piani di rientro: tagliare i servizi e aumentare le imposte. E a pagare saranno comunque i cittadini».
Quadro macroeconomico. Lo scorso 23 aprile l’Ufficio Parlamentare di Bilancio ha validato il DFP, segnalando però rilevanti margini di incertezza e rischio di revisioni anche nel breve periodo, a conferma della fragilità del contesto su cui si fondano le previsioni di spesa. «Ancorare il futuro del SSN a previsioni così fragili – commenta Nino Cartabellotta – significa costruire il sistema su basi instabili, con il rischio concreto che le risorse siano insufficienti già a breve termine, considerato il contesto macroeconomico».
«Il DFP 2026 – conclude Cartabellotta – fotografa una sanità pubblica sempre più sotto pressione finanziaria: a fronte dell’aumento dei bisogni di salute e della persistente crisi di sostenibilità del SSN, non inverte la tendenza della spesa sanitaria sul PIL e si amplia progressivamente la distanza tra spesa prevista e finanziamento pubblico. In queste condizioni, il SSN rischia di soffocare con ulteriore peggioramento dell’accesso alle cure e delle diseguaglianze, oltre che della spesa a carico dei cittadini. E soprattutto chiama il Governo a intervenire perché senza una consistente iniezione di risorse nella prossima Legge di Bilancio, la capacità di erogare i livelli essenziali di assistenza da parte delle Regioni sarà inevitabilmente destinata a peggiorare».
Download comunicato
21 aprile 2026
Endometriosi: fino a 10 anni per una diagnosi e Regioni in ordine sparso sull’assistenza. Report GIMBE: assicurare alle donne lo stesso diritto alla salute su tutto il territorio nazionale
L’endometriosi è una patologia cronica spesso invalidante che colpisce circa il 10% delle donne in età riproduttiva a livello globale, con rilevanti conseguenze su qualità della vita, fertilità e partecipazione sociale. Tuttavia, in Italia la malattia è ampiamente sotto-diagnosticata e caratterizzata da forti diseguaglianze regionali nell’organizzazione dei servizi sanitari.
È quanto emerge dal nuovo report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali”, che analizza le evidenze scientifiche disponibili e l’assetto organizzativo nelle Regioni e Province autonome. Il report è stato realizzato con il contributo non condizionante di Gedeon Richter Italia.
«L’endometriosi rappresenta un problema di salute pubblica ancora sottostimato – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – perché la diagnosi arriva spesso dopo anni di sofferenza e l’assistenza resta profondamente disomogenea sul territorio nazionale».
L’endometriosi è stata inclusa tra le patologie croniche nel nuovo Piano Nazionale della Cronicità (PNC) 2024-2025, approvato in Conferenza Stato-Regioni. «Si tratta di un riconoscimento importante – osserva Cartabellotta – che consente di inquadrare l’endometriosi nelle strategie nazionali per la gestione delle cronicità. Ma senza un recepimento pieno e uniforme da parte delle Regioni, il rischio è che resti un passaggio formale, privo di ricadute concrete per le pazienti».
EPIDEMIOLOGIA E RITARDI DIAGNOSTICI. Secondo le stime epidemiologiche internazionali, l’endometriosi interessa circa il 10% delle donne in età riproduttiva. In Italia, le analisi basate sui dati ospedalieri indicano un’incidenza di 0,76 casi per 1.000 donne tra 15 e 50 anni nel triennio 2021-2023, pari a circa 9.300 nuovi casi l’anno. Si tratta tuttavia di una sottostima rilevante, perché i dati si basano prevalentemente sui casi ospedalizzati, ovvero le forme più gravi.
Un ulteriore nodo critico è rappresentato dal ritardo diagnostico, stimato in Italia tra 7 e 10 anni dall’esordio dei sintomi, a causa della variabilità clinica, dell’assenza di test diagnostici specifici e delle difficoltà di accesso a valutazioni specialistiche. «Un ritardo di tale entità – sottolinea Cartabellotta – significa anni di dolore, peggioramento della qualità di vita e aumento del rischio di complicanze. Ridurlo deve diventare una priorità del Servizio Sanitario Nazionale».
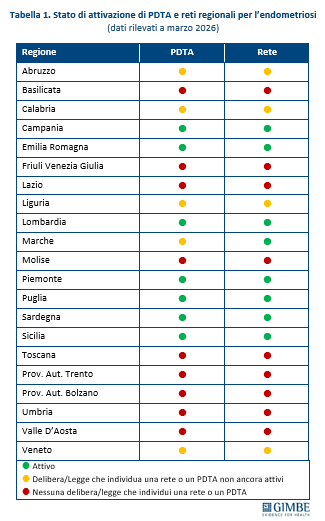
DISUGUAGLIANZE REGIONALI NELL’ASSISTENZA. Permangono marcate differenze tra le Regioni nell’organizzazione dell’assistenza: approvazione formale di Percorsi Diagnostico-Terapeutici Assistenziali (PDTA) e di reti cliniche regionali, distribuzione non omogenea di centri specialistici di riferimento e modalità di accesso alle prestazioni in esenzione. In particolare, la rilevazione aggiornata a marzo 2026 conferma un quadro frammentato: solo alcune Regioni – tra cui Campania, Emilia-Romagna, Lombardia, Piemonte, Puglia, Sardegna e Sicilia – dispongono sia di PDTA sia di reti cliniche attive, mentre in molte altre risultano parziali o assenti (tabella 1). Negli ultimi anni diverse Regioni hanno approvato leggi o provvedimenti specifici sull’endometriosi, tra cui Sicilia, Lombardia, Piemonte, Emilia-Romagna, Puglia, Sardegna, Veneto e Valle d’Aosta. Tuttavia, tali iniziative non sempre si traducono in un miglioramento concreto dell’accesso alle cure. «Il quadro resta molto eterogeneo – spiega Cartabellotta – con Regioni che hanno sviluppato reti cliniche e percorsi strutturati e altre dove l’organizzazione dell’assistenza è ancora frammentaria».
ESENZIONI E ACCESSO ALLE PRESTAZIONI. L’endometriosi negli stadi III e IV, quelli più avanzati, è stata inserita tra le malattie croniche esenti con il DPCM sui LEA del 2017. Tuttavia, l’effettiva operatività dell’esenzione è stata possibile solo dal 30 dicembre 2024, dopo l’aggiornamento del nomenclatore tariffario della specialistica ambulatoriale. Le prestazioni garantite comprendono principalmente visite di controllo ed esami diagnostici mirati, ma non coprono le forme meno gravi della malattia (stadi I e II). Peraltro, si tratta di diritti non ancora pienamente esigibili: il 22 settembre 2025 il TAR del Lazio ha infatti dichiarato illegittimo il decreto ministeriale sulle tariffe. Per evitare un vuoto normativo, gli effetti dell’annullamento sono stati differiti di 365 giorni, ma permane il rischio concreto di una revisione dell’intero impianto, con possibili ricadute negative sulle tutele per le pazienti. L’elenco delle prestazioni diagnostiche in esenzione evidenzia un perimetro limitato solo alle fasi avanzate di malattia: sono incluse indagini ecografiche semestrali e ulteriori accertamenti, come il clisma opaco, in presenza di specifiche indicazioni cliniche (tabella 2). «Si tratta di un pacchetto di prestazioni diagnostiche – osserva Cartabellotta – che esclude le fasi precoci della malattia, non copre la complessità clinica dell’endometriosi e lascia in parte scoperta la gestione del dolore».
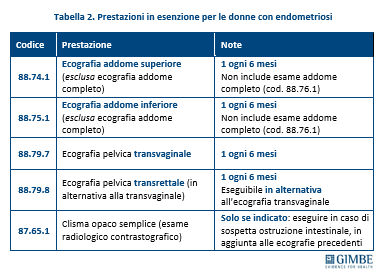
Solo alcune Regioni hanno ampliato l’offerta con risorse proprie: estensione dell’esenzione per le forme lievi e supporto psicologico gratuito in Valle d’Aosta; copertura di alcuni farmaci ormonali in Emilia-Romagna; crioconservazione ovocitaria gratuita in condizioni selezionate in Toscana; misure di facilitazione per l’accesso ai farmaci in Sicilia. «Nel complesso – osserva Cartabellotta – emerge una tutela “a geometria variabile”: il riconoscimento formale dell’esenzione non garantisce un accesso reale e uniforme alle prestazioni».
LE PRIORITÀ PER RIDURRE LE DISEGUAGLIANZE. Per migliorare la presa in carico dell’endometriosi è necessario sviluppare reti cliniche regionali strutturate, rendere operativi i PDTA, rafforzare l’integrazione tra assistenza territoriale e ospedaliera, garantire un accesso uniforme alle prestazioni esenti e ridurre il ritardo diagnostico.
«I dati – spiega Maria Giovanna Labbate, Amministratrice Delegata di Gedeon Richter Italia – evidenziano l’urgenza di passare dalle dichiarazioni di intenti a modelli operativi concreti. Come azienda da anni impegnata nella salute della donna, sappiamo che la disomogeneità territoriale non è solo un problema organizzativo, ma una disuguaglianza che si misura in anni di diagnosi mancate e qualità di vita compromessa. Per questo crediamo in un approccio integrato, in cui clinici, istituzioni e associazioni di pazienti collaborino lungo tutto il percorso di diagnosi e di cura. Investire sull'endometriosi significa investire sulla salute pubblica e noi siamo pronti a fare la nostra parte».
«L’endometriosi – conclude Cartabellotta – richiede modelli organizzativi multidisciplinari e percorsi assistenziali omogenei su tutto il Paese. Garantire diagnosi tempestive e cure appropriate non è solo un obiettivo clinico, ma un diritto da assicurare alle donne in modo uniforme su tutto il territorio nazionale. Alla vigilia della Giornata Nazionale della Salute della Donna, questo deve tradursi in una priorità concreta, non solo in un impegno simbolico».
Il report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali” è disponibile a: www.gimbe.org/endometriosi
Download comunicato
14 aprile 2026
Riforma del Servizio Sanitario Nazionale: DdL delega senza risorse, con numerose criticità, apre spazi al privato e rischia di aumentare le diseguaglianze. In audizione al Senato la Fondazione GIMBE chiede il ritiro del testo e un ampio confronto sulla riforma
«Il DdL sulla riforma del Servizio Sanitario Nazionale (SSN) prevede una delega troppo ampia e, senza mettere sul piatto risorse aggiuntive, ambisce a potenziare sia l’ospedale che il territorio, senza alcun cenno alla prevenzione. Non rafforza l’esigibilità dei diritti e apre spazi alla sanità privata. Le numerose criticità e la clausola di invarianza finanziaria non permettono di migliorare il testo senza modificarne profondamente l’impianto. Se l’obiettivo dichiarato è davvero “garantire effettività nella tutela della salute”, la Fondazione GIMBE chiede di ritirare il DdL delega e di aprire un confronto ampio su come riformare il SSN, nel perimetro dell’articolo 32 della Costituzione e dei princìpi fondanti della L. 833/78: universalità, uguaglianza, equità».
È questo il messaggio chiave portato dal Presidente della Fondazione GIMBE, Nino Cartabellotta, nel corso dell’audizione odierna presso la 10a Commissione del Senato nell’ambito dell’esame del Disegno di Legge delega n. 1825 sulla riorganizzazione e il potenziamento dell’assistenza territoriale e ospedaliera e sulla revisione del modello organizzativo del SSN.
«Il DdL delega sul potenziamento e la riorganizzazione del SSN – ha esordito Cartabellotta – conferma la consapevolezza politica sulla necessità di attuare riforme strutturali per un SSN che oggi non è più in grado di tutelare la salute delle persone in modo universale ed equo». Il provvedimento punta infatti “a garantire l’effettività nella tutela della salute”, nel quadro delle esigenze di ammodernamento del SSN, e propone di rivedere alcuni elementi strategici: centralità della persona, prossimità nell’accesso alle cure, sicurezza e qualità delle prestazioni erogate. «Tuttavia, dall’analisi del testo e della relazione tecnica – ha evidenziato Cartabellotta – emergono numerose criticità che non solo compromettono la possibilità di raggiungere gli obiettivi dichiarati, ma rischiano di generare effetti negativi sull’equità nell’accesso alle cure e sbilanciano i rapporti tra ospedale e territorio e tra pubblico e privato».
CRITICITÀ FORMALI. La delega ha un perimetro troppo ampio: princìpi e criteri direttivi non sono sufficientemente determinati e molti oggetti restano generici o indefiniti. «Questo impianto – ha continuato il Presidente – rispetto ai vincoli costituzionali (art. 76) rischia di tradursi in una vera e propria “delega in bianco”. Mancano inoltre sia una cornice strategica, sia una relazione tecnica che ricostruisca in modo puntuale le criticità del SSN e il razionale delle misure proposte».
CRITICITÀ POLITICHE. «A fronte di una riforma così ampia e ambiziosa e con un impatto enorme sui servizi sanitari regionali – ha spiegato Cartabellotta – il DdL, emanato con procedura d’urgenza il 13 gennaio 2026, non è stato sottoposto ad esame delle Regioni in sede consultiva. E il ruolo del Parlamento resta marginale: infatti, gli schemi dei decreti legislativi saranno trasmessi alle Commissioni parlamentari solo per un parere non vincolante, da esprimere in appena 30 giorni».
CRITICITÀ FINANZIARIE. Le risorse certe sono limitate ai € 30 milioni assegnati dall’ultima Manovra per la sperimentazione 2026 degli ospedali di terzo livello. «La riforma – ha ribadito il Presidente – introduce infatti una clausola di invarianza finanziaria che esclude nuovi o maggiori oneri per la finanza pubblica: una scelta che ne mina alla radice la credibilità, perché incompatibile con interventi ad alta intensità su personale e servizi». In dettaglio, secondo la relazione tecnica, le misure si distinguono in due categorie: con oneri non determinabili e senza maggiori oneri.
Misure con oneri non determinabili (n. 4). La relazione tecnica, per la complessità dei temi, rinvia la quantificazione degli oneri ai successivi decreti legislativi per ospedali di terzo livello (dal 2027), nuove reti assistenziali, qualità dell’assistenza per le persone non autosufficienti, standard per le cure palliative. «In sostanza – ha precisato Cartabellotta – per le misure più rilevanti la quantificazione degli oneri viene rinviata sine die, lasciando presumere che si tratti di obiettivi difficilmente raggiungibili». Infatti, la clausola di salvaguardia condiziona all’approvazione di nuovi finanziamenti proprio l’attuazione delle misure più importanti.
Misure senza maggiori oneri (n. 9). Sono ben nove le misure per cui la relazione tecnica non prevede oneri aggiuntivi: potenziare l’integrazione ospedale-territorio, identificare gli ospedali elettivi, aggiornare il dimensionamento delle unità operative complesse, promuovere l’appropriatezza dell’offerta ospedaliera, definire il ruolo delle buone pratiche clinico-assistenziali e organizzative, promuovere il ruolo della bioetica clinica, assicurare l’integrazione degli interventi socio-sanitari, aggiornare la disciplina dei servizi di salute mentale per adulti, neuropsichiatria dell’infanzia e dell’adolescenza, dipendenze patologiche, salute in carcere, riordinare la disciplina dei medici di medicina generale e dei pediatri di libera scelta. «Secondo la nostra analisi – ha commentato Cartabellotta – l’attuazione della maggior parte di queste misure richiede interventi organizzativi tutt’altro che neutri sul piano delle risorse e destinati a gravare sui già asfittici bilanci regionali».
CRITICITÀ TECNICHE. Rispetto al titolo, il testo si concentra esclusivamente sulla “riorganizzazione e potenziamento dell’assistenza territoriale e ospedaliera”, senza affrontare la “revisione del modello organizzativo”. Inoltre, tratta in modo asimmetrico ospedale e territorio, con un marcato sbilanciamento a favore del primo e senza alcun riferimento alla prevenzione. «È paradossale – ha commentato Cartabellotta – che una riforma del SSN, invece di restituire centralità all’assistenza territoriale e puntare sulla prevenzione, finisca per consolidare un modello ospedalo-centrico già fallimentare. Ai limiti del grottesco, poi, che il termine “prevenzione” non ricorra addirittura mai nel testo».
Assistenza territoriale. Il DdL interviene su criticità rilevanti e mai risolte: maggiore integrazione ospedale-territorio, qualità dell’assistenza sanitaria e socio-sanitaria per le persone non autosufficienti, migliore articolazione delle cure palliative, aggiornamento della disciplina dei servizi di salute mentale, riordino della disciplina dei medici di medicina generale e dei pediatri di libera scelta. «Tuttavia – ha rilevato il Presidente – su integrazione socio-sanitaria, non autosufficienza e cure palliative si resta fermi alle dichiarazioni di intenti, senza rendere realmente esigibili i diritti. Il riordino di MMG e PLS è vago e privo di leve strutturali per aumentare l’attrattività di queste figure chiave e integrarle nell’organizzazione dei servizi territoriali. Quanto alla salute mentale, resta incomprensibile come si possano migliorare qualità e appropriatezza in un ambito largamente sottofinanziato: aggiornare la disciplina senza risorse aggiuntive rischia di legittimare la mancata esigibilità dei LEA».
Assistenza ospedaliera. L’istituzione di ospedali di terzo livello, nonostante l’ampio spazio dedicato, lascia molti dubbi sui criteri di selezione e le relative procedure, oltre a sollevare seri interrogativi sul finanziamento di strutture che potrebbero ricadere sotto il controllo del Ministero della Salute, con inevitabile “invasione di campo” rispetto alle competenze esclusive delle Regioni. «È difficile comprendere – ha aggiunto Cartabellotta – la necessità di rafforzare poli ospedalieri già forti, inclusi privati ed enti religiosi, senza prevedere obblighi aggiuntivi di servizio pubblico, in termini di accesso, volumi di attività e presa in carico dei pazienti». Altrettanto nebulosa la proposta di individuare i c.d. “ospedali elettivi”, strutture senza pronto soccorso prevalentemente private convenzionate, da destinare a interventi programmati e trasferendo i pazienti in ospedali di livello superiore in caso di complicanze non gestibili. «La definizione incompleta degli standard degli ospedali elettivi e della loro integrazione con la rete dell’emergenza – ha spiegato il Presidente – rischia di trasformarli in strutture che selezionano i casi meno complessi, sottraendoli al pubblico e assegnandoli al privato, per aumentare il tasso di occupazione dei posti letto, indubbiamente sovradimensionati. Inoltre, il trasferimento di pazienti tra le strutture aumenta il rischio clinico e non è affatto privo di costi, come invece sostiene la relazione tecnica».
I RISCHI. Il Presidente ha richiamato i possibili “effetti collaterali” della riforma: dal rischio di “deleghe sospese” in assenza di nuove risorse, all’impatto sui bilanci regionali delle misure formalmente senza oneri, fino ai conflitti di competenze tra Governo e Regioni. Dal rafforzamento del modello ospedalo-centrico alla revisione al ribasso degli standard del DM 77, la riforma sull’assistenza territoriale prevista dal PNRR. Dal rischio di contenziosi per l’identificazione degli ospedali di terzo livello a quello di selezione opportunistica dei pazienti da trasferire agli ospedali elettivi. Dall’aumento delle diseguaglianze territoriali e sociali di accesso ai servizi all’incremento della mobilità sanitaria.
LA PROPOSTA GIMBE. Il DdL prevede una delega troppo ampia, è privo di risorse certe e incide profondamente sugli equilibri tra ospedale e territorio (a favore del primo) e tra pubblico e privato (a favore del secondo). Punta sul ridisegno di classificazioni, riorganizzazioni e standard, ma resta debole nel rendere esigibili diritti oggi negati. Ambisce a potenziare sia ospedale che territorio, escludendo la prevenzione, in presenza di una clausola di invarianza finanziaria e offre vari assist alla sanità privata. Infine, non introduce innovazioni di governance su finanziamento (es. budget per le reti clinico-assistenziali), valutazione delle performance dei servizi sanitari e meccanismi di rimborso, che dovrebbero evolvere dalle prestazioni ai percorsi assistenziali e agli esiti di salute.
«Considerato che il provvedimento presenta troppe criticità e potenziali “effetti collaterali” – ha concluso Cartabellotta – per emendarlo bisognerebbe modificarne l’impianto e disporre di risorse certe. Pertanto, se l’obiettivo è davvero quello di “garantire effettività nella tutela della salute”, la Fondazione GIMBE chiede di ritirare il DdL e di aprire un confronto ampio, partecipato e trasparente su come riformare il SSN, rimanendo nel perimetro dell’articolo 32 della Costituzione e dei princìpi fondanti della L. 833/78: universalità, uguaglianza, equità».
Download comunicato
Pagina aggiornata il 03/02/2026





