Comunicati stampa
19 maggio 2026
Sanità: 65 tipologie di frodi e abusi erodono risorse pubbliche, danneggiano la salute, ostacolano l’equità di accesso alle cure e minano la fiducia nelle istituzioni. Oltre € 70 miliardi di affidamenti nell’area più esposta ai fenomeni corruttivi. Da GIMBE una mappa dei rischi e nuovi strumenti di prevenzione a difesa del SSN
Frodi e abusi in sanità non sono episodi isolati, ma distorsioni sistemiche che attraversano l’intera filiera del Servizio Sanitario Nazionale (SSN): erodono risorse pubbliche, sovvertono le priorità di accesso alle cure, riducono la qualità dell’assistenza e minano la fiducia dei cittadini nelle istituzioni. Le evidenze scientifiche documentano infatti un’associazione tra fenomeni corruttivi e aumento delle diseguaglianze nell’accesso ai servizi sanitari; in alcuni contesti emergono inoltre effetti negativi sulle condizioni di salute della popolazione mentre un incremento della mortalità risulta documentato soprattutto nei Paesi a basso reddito. È quanto emerge dal Report dell’Osservatorio GIMBE “Frodi e abusi in sanità”, presentato oggi presso la sede dell’Autorità Nazionale Anticorruzione (ANAC), nell’ambito delle attività previste dal protocollo di intesa tra i due enti.
Sanità: un settore ad alto rischio di fenomeni corruttivi. In tutti i Paesi la sanità rappresenta uno dei settori più vulnerabili a frodi, abusi e fenomeni corruttivi. A favorirli sono innanzitutto le caratteristiche strutturali ben note: asimmetrie informative tra professionisti, pazienti e istituzioni; elevata discrezionalità clinica e amministrativa; complessità dei processi decisionali; frammentazione dei sistemi informativi; controlli deboli e non sempre tempestivi; inefficienze burocratiche. In secondo luogo, l’entità della spesa per acquisti pubblici. ANAC ha stimato nel 2023 che il 25% del valore complessivo dei contratti pubblici, pari a € 70,5 miliardi, riguarda gli affidamenti in sanità: farmaci, dispositivi medici, apparecchiature sanitarie, servizi non sanitari quali pulizia, ristorazione, vigilanza. «Questo dato – commenta Nino Cartabellotta, Presidente della Fondazione GIMBE – seppure non consenta di stimare con precisione l’impatto economico dei fenomeni corruttivi, indica comunque l’ampiezza dell’area di spesa pubblica più esposta a fenomeni corruttivi. È proprio qui che servono più trasparenza, tracciabilità digitale, controlli tempestivi e accountability». Infine, l’Italia offre un terreno particolarmente favorevole ai fenomeni corruttivi: il Transparency International Corruption Perceptions Index 2025 assegna infatti al nostro Paese un punteggio di 53 su 100, collocandolo al 19° posto tra i Paesi dell’Unione Europea e al 52° a livello globale, in peggioramento rispetto all’anno precedente.
Frodi e abusi: un fenomeno che va oltre l’illecito. Nel report GIMBE l’espressione “frodi e abusi” include fenomeni corruttivi, illeciti amministrativi e comportamenti opportunistici legati a conflitti di interesse, anche quando non configurano necessariamente reati o violazioni formalmente sanzionabili. «Ridurre frodi e abusi alla sola dimensione penale o ai grandi scandali mediatici – dichiara Cartabellotta – significa sottostimare il problema. Perché accanto ai reati e agli illeciti amministrativi esiste una vasta area grigia di pratiche molto diffuse e spesso tollerate che, pur restando spesso fuori dal perimetro giudiziario, sottraggono risorse al SSN, riducendo la capacità del sistema di garantire servizi efficaci ed equi». Non a caso, le stime economiche disponibili su frodi, abusi e corruzione in sanità sono eterogenee, non comparabili e spesso non verificabili in modo indipendente. «Per questa ragione – spiega il Presidente – il report invita a non utilizzare le cifre che circolano come misura puntuale del fenomeno, bensì come un’indicazione dell’ordine di grandezza di un problema che sottrae al SSN alcuni miliardi di euro».
La tassonomia GIMBE di frodi e abusi in sanità: uno strumento operativo per prevenzione e monitoraggio. Uno dei principali contributi del report è la proposta della prima tassonomia nazionale di frodi e abusi in sanità, sviluppata dalla Fondazione GIMBE per uniformare linguaggio, classificazioni e criteri di monitoraggio. «Di fronte all’estrema variabilità delle pratiche corruttive e alla frammentazione della terminologia – afferma Cartabellotta – una tassonomia condivisa non è un esercizio classificatorio, ma uno strumento operativo: serve a parlare la stessa lingua, misurare i rischi, confrontare i dati, orientare i controlli, progettare e rendere valutabili le politiche di prevenzione». La tassonomia GIMBE è articolata in nove aree: policy-making e governance del sistema sanitario, regolamentazione del sistema sanitario, ricerca clinica, marketing e promozione di farmaci, dispositivi medici e altre tecnologie sanitarie, acquisto di beni e servizi, distribuzione e stoccaggio di prodotti sanitari, gestione delle risorse finanziarie, gestione delle risorse umane, erogazione dei servizi sanitari. All’interno di queste aree sono state identificate 65 tipologie di frodi e abusi, includendo fenomeni corruttivi, illeciti amministrativi e pratiche opportunistiche che incidono sul funzionamento del SSN (box 1).

Impatto su salute e diseguaglianze. «Frodi e abusi in sanità – avverte Cartabellotta – non sottraggono solo risorse economiche, ma possono compromettere qualità e sicurezza delle cure, peggiorare l’accessibilità ai servizi e alimentare sfiducia nelle istituzioni. E colpiscono soprattutto le fasce più fragili della popolazione, ampliando le diseguaglianze sociali e territoriali». La letteratura scientifica internazionale documenta, in particolare nei Paesi a basso e medio reddito, correlazioni tra elevati livelli di corruzione e maggiore mortalità infantile e pediatrica, riduzione dell’aspettativa di vita e peggioramento del benessere percepito. Gli effetti riguardano anche coperture vaccinali più basse, ritardi nelle cure, aumento dei tempi di attesa e minore soddisfazione dei cittadini per l’assistenza ricevuta. Frodi e abusi possono inoltre compromettere l’equità di accesso ai servizi sanitari, aumentando le disuguaglianze. «Quando una prestazione passa davanti non per bisogno clinico, ma per denaro, relazioni o interessi – avverte Cartabellotta – non si crea solo una corsia preferenziale: si sovverte il principio che deve guidare il SSN, cioè curare prima chi ne ha più bisogno».
Contrasto a frodi e abusi in sanità: servono strategie integrate e continuative. Le strategie di contrasto non possono essere affidate a singoli strumenti o a interventi occasionali. Trasparenza, controlli, digitalizzazione, norme, sanzioni e partecipazione civica funzionano solo se inseriti in una strategia stabile, capace di adattarsi a fenomeni che evolvono e si concentrano dove i controlli sono più deboli. «Non esistono ricette magiche – osserva Cartabellotta – perché frodi e abusi tendono ad adattarsi ai meccanismi di controllo. Per questo servono strategie multilivello, stabili nel tempo e sostenute da una forte volontà politica, in grado di rafforzare trasparenza, rendicontazione e capacità di monitoraggio del sistema».
Gli strumenti istituzionali di contrasto a frodi e abusi. Negli ultimi anni, l’Italia ha rafforzato l’architettura di contrasto a frodi e abusi in sanità grazie anche al rafforzamento del ruolo di ANAC: vigilanza sugli appalti pubblici, promozione della trasparenza e definizione degli strumenti di prevenzione della corruzione, procurement digitale, whistleblowing, Piano Nazionale Anticorruzione aggiornato. Inoltre, strumenti per contrastare i conflitti di interesse, Registro “Sanità trasparente”, presìdi NAS, attività della Guardia di Finanza, ruolo di AIFA, funzioni della Corte dei conti, infrastrutture informative nazionali, Piattaforma nazionale liste d’attesa e strumenti antifrode del PNRR sono oggi componenti fondamentali di un articolato sistema di controllo e monitoraggio.
Criticità nazionali. «La criticità principale – commenta Cartabellotta – non è l’assenza di norme, strumenti o dati, ma la mancanza di una sorveglianza integrata dei rischi, capace di ricondurre a sistema la pluralità delle informazioni disponibili e delle attività istituzionali già in essere». Persistono infatti criticità rilevanti: frammentazione della terminologia, assenza di un sistema informativo nazionale integrato, controlli prevalentemente orientati alla scoperta della condotta a danno già avvenuto, insufficiente monitoraggio e inadeguata gestione dei conflitti di interesse, forte eterogeneità locale nelle capacità di controllo e vigilanza, vulnerabilità persistenti nei processi di procurement e nella fase esecutiva dei contratti pubblici. «Inoltre, dopo l’abrogazione del reato di abuso d’ufficio – aggiunge Cartabellotta – il restringimento del perimetro delle condotte penalmente perseguibili rende ancora più importante rafforzare gli strumenti di prevenzione, trasparenza, tracciabilità e monitoraggio, perché molte distorsioni che incidono sul SSN rischiano oggi di rimanere fuori dal radar giudiziario pur continuando a produrre danni concreti per cittadini e servizi sanitari».
Le proposte GIMBE: dalla reazione alla prevenzione. «Alla luce delle criticità individuate – dichiara Cartabellotta – la Fondazione GIMBE propone di trasformare l’enorme patrimonio informativo già disponibile in un sistema nazionale di prevenzione, monitoraggio e accountability su frodi e abusi nel SSN. Non con l’obiettivo di introdurre nuovi adempimenti burocratici, ma di rendere interoperabili i dati, misurabili i rischi, verificabili i conflitti di interesse, utilizzabili tutte le segnalazioni, trasparenti gli esiti e responsabili le istituzioni». Per la Fondazione GIMBE oggi è necessario passare da un modello prevalentemente reattivo a uno preventivo, a partire dalla standardizzazione della terminologia e dall’adozione di una tassonomia condivisa di frodi e abusi in sanità, proposta dal report come riferimento nazionale per classificazione, monitoraggio e valutazione dei rischi. Tra le proposte operative l’istituzione di un Osservatorio nazionale su frodi e abusi in sanità in grado di integrare i flussi informativi sanitari, amministrativi e giudiziari, il rafforzamento della capacità predittiva dei controlli tramite indicatori di rischio e strumenti di intelligenza artificiale, una più rigorosa e trasparente gestione dei conflitti di interesse, la protezione e valorizzazione del whistleblowing come strumento di intelligence, il potenziamento di audit interni e accountability delle aziende sanitarie.
«Contrastare frodi e abusi – conclude Cartabellotta – non è solo una questione etica o giudiziaria, ma significa proteggere risorse pubbliche, pazienti e qualità delle cure. Tuttavia, il contrasto di questi fenomeni non può in alcun modo diventare un alibi per giustificare il definanziamento della sanità pubblica: il SSN continua ad avere bisogno di un incremento stabile e adeguato delle risorse, in particolare per il personale sanitario. Ridurre sprechi, frodi e abusi significa usare meglio il denaro pubblico e aumentare il valore della spesa sanitaria, non sostituire gli investimenti necessari per garantire il diritto alla tutela della salute. Perché in un sistema sanitario sottofinanziato e disfunzionale i comportamenti opportunistici e le scorciatoie improprie proliferano, contribuendo ad ampliare le diseguaglianze e a indebolire la fiducia dei cittadini».
IL CONTRIBUTO DI ANAC: L’INTERVENTO DEL PRESIDENTE GIUSEPPE BUSIA
Tutelare il diritto alla salute. «Il diritto alla salute – dichiara Giuseppe Busia, presidente ANAC – è il solo che la nostra Costituzione definisca espressamente “fondamentale”, in quanto presupposto per l’esercizio di tutti gli altri diritti. Proprio per questo la sanità riceve ogni anno ingenti risorse pubbliche, indispensabili per garantire servizi essenziali e cure di qualità. Ma la stessa entità dei flussi finanziari rende il settore un obiettivo privilegiato per la criminalità organizzata e un terreno fertile per fenomeni corruttivi e comportamenti opportunistici».
Cattiva gestione: il varco che apre la strada alla corruzione. «Nel settore sanitario – afferma Busia – la cattiva amministrazione è il primo varco attraverso cui si insinuano infiltrazioni criminali, sprechi e distorsioni. Non solo reati, ma anche malagestione: anomalie negli appalti, irregolarità nelle liste d’attesa, favoritismi nelle nomine, accreditamenti opachi. Condotte che non sempre integrano un reato, ma che sottraggono risorse e compromettono l’equità del sistema. Spesso alla base ci sono conflitti di interesse non gestiti e trasparenza insufficiente».
Il ruolo di ANAC: prevenzione mirata e vigilanza rafforzata. «Per questo ANAC – spiega Busia – dedica da anni un’attenzione peculiare alla sanità, analizzandone i rischi specifici e indicando misure di prevenzione mirate. Il Piano Nazionale Anticorruzione 2015 e il relativo aggiornamento 2016 hanno già approfondito le principali criticità, e nel 2017 abbiamo adottato Linee guida dedicate ai codici di comportamento del SSN. Oggi, per ogni area di rischio, proponiamo misure operative che saranno sottoposte a consultazione pubblica: vogliamo soluzioni condivise, applicabili e realmente utili. La prevenzione funziona solo se è partecipata, trasparente e verificabile».
Gli ambiti più esposti. «L’area più esposta a rischi corruttivi e a cattiva gestione – commenta Busia – resta quella dei contratti pubblici, dove la coincidenza tra chi propone l’acquisto e chi utilizza farmaci e dispositivi può generare opacità, scelte non concorrenziali e spazi per infiltrazioni criminali, con affidamenti diretti non giustificati, procedure poco trasparenti e deroghe dovute a programmazioni inadeguate. ANAC ha quindi definito misure di prevenzione mirate. Abbiamo inoltre denunciato per primi le distorsioni legate all’esternalizzazione del personale sanitario (il fenomeno dei c.d. “gettonisti”), che hanno aumentato i costi e indebolito la qualità dei servizi: occorre tornare a valorizzare il personale del SSN con concorsi meritocratici e percorsi stabili. Persistono, poi, irregolarità nelle nomine e negli incarichi, che in un settore così delicato devono essere sempre trasparenti e fondate sul merito. Anche la libera professione e la gestione delle liste d’attesa possono generare comportamenti opportunistici, motivo per cui raccomandiamo sistemi digitali integrati che garantiscano tracciabilità ed equità. Parimenti, l’accreditamento e il convenzionamento per l’erogazione di prestazioni sanitarie per conto e a carico del SSN richiedono controlli rafforzati e totale trasparenza, così come l’area dei farmaci, dei dispositivi e della ricerca clinica, dove pressioni commerciali e scelte prescrittive non sempre adeguatamente vigilate possono incidere sull’interesse pubblico. In tutti questi ambiti, raccomandiamo di potenziare in modo significativo la vigilanza sui conflitti di interessi, perché solo una gestione rigorosa e sistematica di tali situazioni può garantire che ogni decisione risponda esclusivamente al bene del cittadino e alla correttezza dell’azione amministrativa. Oltre a ciò, la trasparenza resta il presidio essenziale per tutelare i pazienti e garantire la tutela dell’interesse pubblico».
Digitalizzazione e trasparenza: strumenti di efficienza e garanzie di equità. «La digitalizzazione e la trasparenza – evidenzia Busia – non sono adempimenti, ma leve di efficienza e garanzie di equità. Rendere nativi digitali contratti, dati e processi significa semplificare il lavoro, ridurre gli oneri, accelerare i controlli e rafforzare la capacità del sistema di prevenire abusi. La trasparenza digitale non rallenta: è un moltiplicatore di qualità, partecipazione e fiducia. Nella sanità, poi, è decisiva per rendere il cittadino realmente consapevole delle modalità di accesso alle prestazioni e per dare piena attuazione ai principi di uguaglianza e universalità del SSN. Per questo occorre ampliare la pubblicità dei dati anche oltre gli obblighi di legge, quando serve a garantire controllo diffuso e conoscenza effettiva dell’operato pubblico».
Competenze specialistiche negli appalti sanitari. «Negli appalti sanitari, poi – osserva inoltre Busia – la qualificazione e la specializzazione delle stazioni appaltanti sono imprescindibili. Qui gli acquisti riguardano tecnologie complesse, dispositivi ad alto contenuto tecnico, farmaci innovativi: non possono essere gestiti con strutture improvvisate o competenze generiche. Servono professionalità dedicate, capaci di leggere il mercato, valutare alternative, prevenire distorsioni e resistere a pressioni esterne. Solo stazioni appaltanti realmente qualificate possono garantire procedure trasparenti, scelte efficienti e un uso corretto delle risorse pubbliche in un settore dove ogni errore pesa sulla qualità delle cure e sulla fiducia dei cittadini».
Nessuna demonizzazione: la sanità italiana resta un’eccellenza. «È fondamentale, però, – precisa Busia – evitare che i comportamenti scorretti di pochi offuschino l’opera meritoria – spesso eroica – della stragrande maggioranza del personale sanitario. Il nostro SSN resta un modello di eccellenza riconosciuto a livello internazionale e proprio per questo va protetto con determinazione, rafforzando integrità, trasparenza e responsabilità. Difendere la sanità pubblica da corruzione e cattiva gestione significa difendere la vita delle persone: in un settore tanto delicato, ogni ombra è un rischio, ogni spreco un danno alla salute, ogni opacità una ferita alla fiducia. Il nostro impegno è garantire un sistema sanitario trasparente, equo e all’altezza del diritto fondamentale che deve tutelare».
Il report dell’Osservatorio GIMBE “Frodi e abusi in sanità” è disponibile a: www.gimbe.org/frodi-abusi
Download comunicato
28 aprile 2026
Documento di Finanza Pubblica 2026: rapporto spesa sanitaria/pil congelato al 6,4% fino al 2029. Cresce il divario tra previsioni di spesa e fondo sanitario: nel triennio 2027-2029 mancano € 30 miliardi. A rischio bilanci regionali ed erogazione delle prestazioni sanitarie
«Le analisi sul Documento di Finanza Pubblica 2026 non rilevano alcuna inversione di tendenza della spesa sanitaria che rimane ferma al 6,4% del PIL fino al 2029; mentre si amplia progressivamente il divario con il finanziamento pubblico che per il triennio 2027-2029 raggiunge complessivamente € 30,6 miliardi. In assenza di consistenti, ma poco realistici, investimenti a partire dalla prossima Legge di Bilancio questo squilibrio non potrà che scaricarsi sui bilanci delle Regioni, costrette ad aumentare la pressione fiscale o a tagliare i servizi». Così Nino Cartabellotta, Presidente della Fondazione GIMBE, commenta i dati sulla spesa sanitaria contenuti nel Documento di Finanza Pubblica (DFP) 2026 approvato lo scorso 22 aprile dal Consiglio dei Ministri.
«Per offrire al dibattito pubblico dati oggettivi e sottrarre il tema a letture strumentali – spiega Cartabellotta – la Fondazione GIMBE ha condotto analisi indipendenti sul DFP 2026». Le analisi riguardano il consuntivo della spesa sanitaria 2025, le stime per il 2026 e per il triennio 2027-2029, oltre che la congruenza tra le previsioni di spesa e il finanziamento pubblico assegnato (Tabella 1).
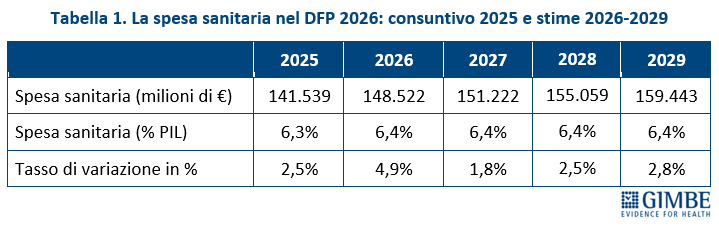
Consuntivo 2025. Per l’anno 2025 il DFP 2026 certifica un rapporto spesa sanitaria/PIL pari al 6,3%, invariato rispetto al 2024, confermando che in rapporto alla ricchezza prodotta dal Paese la spesa sanitaria rimane stabile. In valore assoluto, nel 2025 la spesa sanitaria ammonta a € 141.539 milioni, con una crescita del 2,5% rispetto ai € 138.335 milioni del 2024. «L’incremento di € 3.204 milioni tra il 2024 e il 2025 – osserva Cartabellotta – risulta nettamente inferiore alle previsioni dello scorso ottobre: infatti, il Documento Programmatico di Finanza Pubblica, aggiornando le previsioni del DFP 2025, stimava una spesa sanitaria di € 144.021 milioni, quasi € 2,5 miliardi in più rispetto a quella del consuntivo 2025. Un segnale evidente di quanto le previsioni sulla spesa sanitaria siano instabili e, soprattutto, avvengono sempre al ribasso».
Previsionale 2026. Per l’anno 2026, il DFP stima un rapporto spesa sanitaria/PIL al 6,4%, in lieve aumento rispetto al 6,3% del 2025. In valore assoluto, la spesa sanitaria prevista è di € 148.522 milioni, con un incremento di € 6.983 milioni (+4,9%) rispetto all’anno precedente. «Considerando che – chiosa Cartabellotta – l’ultima Manovra ha fissato per il 2026 il fondo sanitario nazionale a € 143,1 miliardi, la previsione di spesa sanitaria non è realistica senza aumentare i disavanzi regionali. Ovvero, come per il consuntivo 2025, è verosimile che tale previsione sarà successivamente rivista al ribasso»
Stime 2027-2029. Il rapporto spesa sanitaria/PIL resta congelato al 6,4%. In valore assoluto, la previsione di spesa sanitaria sale a € 151.222 milioni nel 2027 (+1,8% rispetto al 2026), a € 155.059 milioni nel 2028 (+2,5% rispetto al 2028) e a € 159.443 milioni nel 2029 (+2,8% rispetto al 2028). «Dietro l’apparente stabilità nella quota di PIL destinata alla spesa sanitaria – commenta il Presidente – si nasconde un quadro fragile e facilmente esposto a revisioni al ribasso, sia per la stagnazione economica che per le incertezze geopolitiche. Ma soprattutto, non si intravede alcuna inversione di tendenza nelle politiche allocative del Paese, che prevedono di destinare alla sanità un incremento percentuale inferiore alla crescita del PIL. Una scelta politica precisa, non una fatalità». Infatti, per il triennio 2027-2029, a fronte di una crescita media annua del PIL nominale del 2,6%, il DFP 2026 stima un incremento medio annuo della spesa sanitaria del 2,37%.
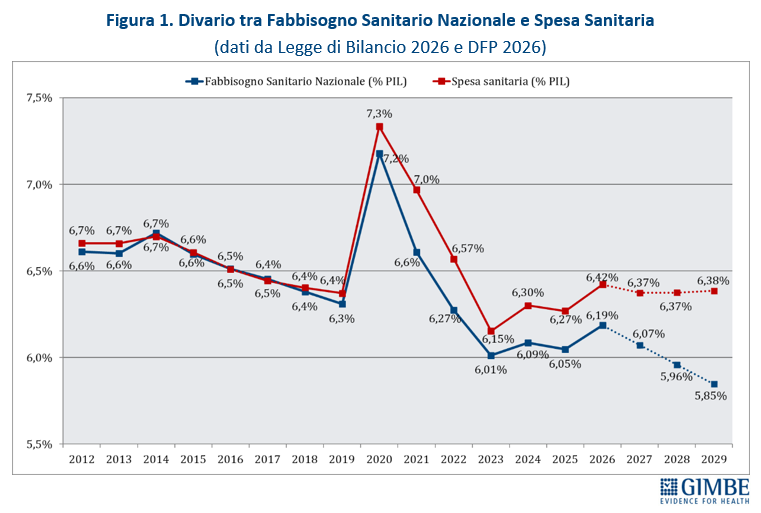
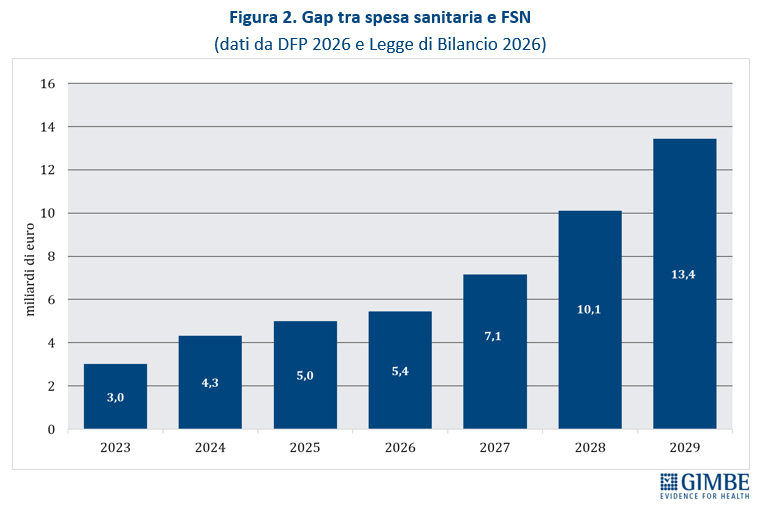
Gap tra previsioni di spesa sanitaria e fondo sanitario nazionale. Se da un lato le stime del DFP 2026 delineano la stabilità del rapporto spesa sanitaria/PIL, dall’altro nascondono una grave insidia per le Regioni. Infatti, il divario crescente tra le previsioni di spesa del DFP 2026 e le risorse allocate dall’ultima Manovra si traduce in una tensione finanziaria sempre più evidente per i bilanci regionali (Figura 1). Il gap tra FSN e spesa sanitaria, pari a circa € 3 miliardi nel 2023, è salito a € 4,3 miliardi nel 2024, anno in cui la Corte dei Conti ha già certificato un disavanzo delle Regioni superiore a € 1,5 miliardi. E la forbice è destinata ad ampliarsi ulteriormente: € 7,1 miliardi nel 2027, € 10,1 miliardi nel 2028 e € 13,4 miliardi nel 2029 (Figura 2), configurando, ad oggi, un definanziamento strutturale del SSN sempre più marcato. Complessivamente, infatti, nel triennio 2027-2029 il divario tra previsioni di spesa sanitaria per erogare i livelli essenziali di assistenza e risorse disponibili ammonta a € 30,6 miliardi. «In assenza di consistenti, ma poco realistici, investimenti a partire dalla prossima Legge di Bilancio – commenta il Presidente – questo scarto non è solo un dato tecnico, ma una bomba a orologeria per i bilanci delle Regioni che senza risorse aggiuntive avranno solo due strumenti per evitare i Piani di rientro: tagliare i servizi e aumentare le imposte. E a pagare saranno comunque i cittadini».
Quadro macroeconomico. Lo scorso 23 aprile l’Ufficio Parlamentare di Bilancio ha validato il DFP, segnalando però rilevanti margini di incertezza e rischio di revisioni anche nel breve periodo, a conferma della fragilità del contesto su cui si fondano le previsioni di spesa. «Ancorare il futuro del SSN a previsioni così fragili – commenta Nino Cartabellotta – significa costruire il sistema su basi instabili, con il rischio concreto che le risorse siano insufficienti già a breve termine, considerato il contesto macroeconomico».
«Il DFP 2026 – conclude Cartabellotta – fotografa una sanità pubblica sempre più sotto pressione finanziaria: a fronte dell’aumento dei bisogni di salute e della persistente crisi di sostenibilità del SSN, non inverte la tendenza della spesa sanitaria sul PIL e si amplia progressivamente la distanza tra spesa prevista e finanziamento pubblico. In queste condizioni, il SSN rischia di soffocare con ulteriore peggioramento dell’accesso alle cure e delle diseguaglianze, oltre che della spesa a carico dei cittadini. E soprattutto chiama il Governo a intervenire perché senza una consistente iniezione di risorse nella prossima Legge di Bilancio, la capacità di erogare i livelli essenziali di assistenza da parte delle Regioni sarà inevitabilmente destinata a peggiorare».
Download comunicato
21 aprile 2026
Endometriosi: fino a 10 anni per una diagnosi e Regioni in ordine sparso sull’assistenza. Report GIMBE: assicurare alle donne lo stesso diritto alla salute su tutto il territorio nazionale
L’endometriosi è una patologia cronica spesso invalidante che colpisce circa il 10% delle donne in età riproduttiva a livello globale, con rilevanti conseguenze su qualità della vita, fertilità e partecipazione sociale. Tuttavia, in Italia la malattia è ampiamente sotto-diagnosticata e caratterizzata da forti diseguaglianze regionali nell’organizzazione dei servizi sanitari.
È quanto emerge dal nuovo report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali”, che analizza le evidenze scientifiche disponibili e l’assetto organizzativo nelle Regioni e Province autonome. Il report è stato realizzato con il contributo non condizionante di Gedeon Richter Italia.
«L’endometriosi rappresenta un problema di salute pubblica ancora sottostimato – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – perché la diagnosi arriva spesso dopo anni di sofferenza e l’assistenza resta profondamente disomogenea sul territorio nazionale».
L’endometriosi è stata inclusa tra le patologie croniche nel nuovo Piano Nazionale della Cronicità (PNC) 2024-2025, approvato in Conferenza Stato-Regioni. «Si tratta di un riconoscimento importante – osserva Cartabellotta – che consente di inquadrare l’endometriosi nelle strategie nazionali per la gestione delle cronicità. Ma senza un recepimento pieno e uniforme da parte delle Regioni, il rischio è che resti un passaggio formale, privo di ricadute concrete per le pazienti».
EPIDEMIOLOGIA E RITARDI DIAGNOSTICI. Secondo le stime epidemiologiche internazionali, l’endometriosi interessa circa il 10% delle donne in età riproduttiva. In Italia, le analisi basate sui dati ospedalieri indicano un’incidenza di 0,76 casi per 1.000 donne tra 15 e 50 anni nel triennio 2021-2023, pari a circa 9.300 nuovi casi l’anno. Si tratta tuttavia di una sottostima rilevante, perché i dati si basano prevalentemente sui casi ospedalizzati, ovvero le forme più gravi.
Un ulteriore nodo critico è rappresentato dal ritardo diagnostico, stimato in Italia tra 7 e 10 anni dall’esordio dei sintomi, a causa della variabilità clinica, dell’assenza di test diagnostici specifici e delle difficoltà di accesso a valutazioni specialistiche. «Un ritardo di tale entità – sottolinea Cartabellotta – significa anni di dolore, peggioramento della qualità di vita e aumento del rischio di complicanze. Ridurlo deve diventare una priorità del Servizio Sanitario Nazionale».
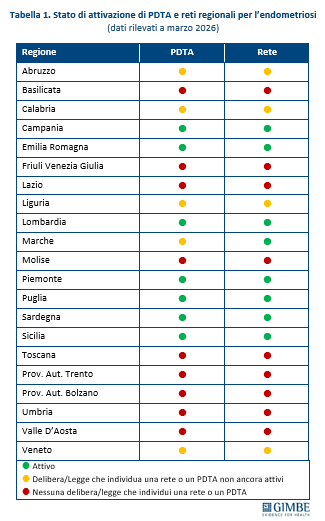
DISUGUAGLIANZE REGIONALI NELL’ASSISTENZA. Permangono marcate differenze tra le Regioni nell’organizzazione dell’assistenza: approvazione formale di Percorsi Diagnostico-Terapeutici Assistenziali (PDTA) e di reti cliniche regionali, distribuzione non omogenea di centri specialistici di riferimento e modalità di accesso alle prestazioni in esenzione. In particolare, la rilevazione aggiornata a marzo 2026 conferma un quadro frammentato: solo alcune Regioni – tra cui Campania, Emilia-Romagna, Lombardia, Piemonte, Puglia, Sardegna e Sicilia – dispongono sia di PDTA sia di reti cliniche attive, mentre in molte altre risultano parziali o assenti (tabella 1). Negli ultimi anni diverse Regioni hanno approvato leggi o provvedimenti specifici sull’endometriosi, tra cui Sicilia, Lombardia, Piemonte, Emilia-Romagna, Puglia, Sardegna, Veneto e Valle d’Aosta. Tuttavia, tali iniziative non sempre si traducono in un miglioramento concreto dell’accesso alle cure. «Il quadro resta molto eterogeneo – spiega Cartabellotta – con Regioni che hanno sviluppato reti cliniche e percorsi strutturati e altre dove l’organizzazione dell’assistenza è ancora frammentaria».
ESENZIONI E ACCESSO ALLE PRESTAZIONI. L’endometriosi negli stadi III e IV, quelli più avanzati, è stata inserita tra le malattie croniche esenti con il DPCM sui LEA del 2017. Tuttavia, l’effettiva operatività dell’esenzione è stata possibile solo dal 30 dicembre 2024, dopo l’aggiornamento del nomenclatore tariffario della specialistica ambulatoriale. Le prestazioni garantite comprendono principalmente visite di controllo ed esami diagnostici mirati, ma non coprono le forme meno gravi della malattia (stadi I e II). Peraltro, si tratta di diritti non ancora pienamente esigibili: il 22 settembre 2025 il TAR del Lazio ha infatti dichiarato illegittimo il decreto ministeriale sulle tariffe. Per evitare un vuoto normativo, gli effetti dell’annullamento sono stati differiti di 365 giorni, ma permane il rischio concreto di una revisione dell’intero impianto, con possibili ricadute negative sulle tutele per le pazienti. L’elenco delle prestazioni diagnostiche in esenzione evidenzia un perimetro limitato solo alle fasi avanzate di malattia: sono incluse indagini ecografiche semestrali e ulteriori accertamenti, come il clisma opaco, in presenza di specifiche indicazioni cliniche (tabella 2). «Si tratta di un pacchetto di prestazioni diagnostiche – osserva Cartabellotta – che esclude le fasi precoci della malattia, non copre la complessità clinica dell’endometriosi e lascia in parte scoperta la gestione del dolore».
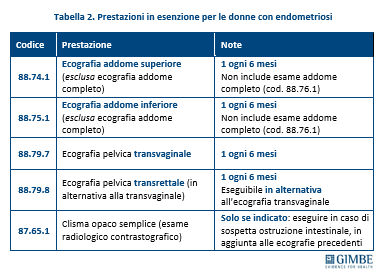
Solo alcune Regioni hanno ampliato l’offerta con risorse proprie: estensione dell’esenzione per le forme lievi e supporto psicologico gratuito in Valle d’Aosta; copertura di alcuni farmaci ormonali in Emilia-Romagna; crioconservazione ovocitaria gratuita in condizioni selezionate in Toscana; misure di facilitazione per l’accesso ai farmaci in Sicilia. «Nel complesso – osserva Cartabellotta – emerge una tutela “a geometria variabile”: il riconoscimento formale dell’esenzione non garantisce un accesso reale e uniforme alle prestazioni».
LE PRIORITÀ PER RIDURRE LE DISEGUAGLIANZE. Per migliorare la presa in carico dell’endometriosi è necessario sviluppare reti cliniche regionali strutturate, rendere operativi i PDTA, rafforzare l’integrazione tra assistenza territoriale e ospedaliera, garantire un accesso uniforme alle prestazioni esenti e ridurre il ritardo diagnostico.
«I dati – spiega Maria Giovanna Labbate, Amministratrice Delegata di Gedeon Richter Italia – evidenziano l’urgenza di passare dalle dichiarazioni di intenti a modelli operativi concreti. Come azienda da anni impegnata nella salute della donna, sappiamo che la disomogeneità territoriale non è solo un problema organizzativo, ma una disuguaglianza che si misura in anni di diagnosi mancate e qualità di vita compromessa. Per questo crediamo in un approccio integrato, in cui clinici, istituzioni e associazioni di pazienti collaborino lungo tutto il percorso di diagnosi e di cura. Investire sull'endometriosi significa investire sulla salute pubblica e noi siamo pronti a fare la nostra parte».
«L’endometriosi – conclude Cartabellotta – richiede modelli organizzativi multidisciplinari e percorsi assistenziali omogenei su tutto il Paese. Garantire diagnosi tempestive e cure appropriate non è solo un obiettivo clinico, ma un diritto da assicurare alle donne in modo uniforme su tutto il territorio nazionale. Alla vigilia della Giornata Nazionale della Salute della Donna, questo deve tradursi in una priorità concreta, non solo in un impegno simbolico».
Il report dell’Osservatorio GIMBE “Endometriosi: evidenze scientifiche e diseguaglianze regionali” è disponibile a: www.gimbe.org/endometriosi
Download comunicato
Pagina aggiornata il 03/02/2026





